L’essentiel à retenir : la fragilité des résidents et les lacunes dans le suivi des traitements alimentent l’antibiorésistance en EHPAD. La mise en place de protocoles rigoureux et la formation du personnel constituent la solution majeure pour endiguer ce risque, d’autant que 53,8 % des prescriptions ne sont jamais réévaluées.
Face à des impasses thérapeutiques grandissantes, comment maîtriser l’antibiorésistance ehpad qui menace directement la santé des résidents les plus fragiles ? Cette analyse examine les facteurs de risque spécifiques en institution pour proposer des solutions concrètes aux équipes soignantes désireuses d’améliorer leur approche. Identifiez les protocoles de bon usage et les stratégies de prévention nécessaires pour sécuriser vos pratiques et garantir une prise en charge optimale.
- Un terrain particulièrement fertile pour la résistance
- Des pratiques de prescription à la dérive
- Entre volonté d’agir et manque de moyens
Un terrain particulièrement fertile pour la résistance
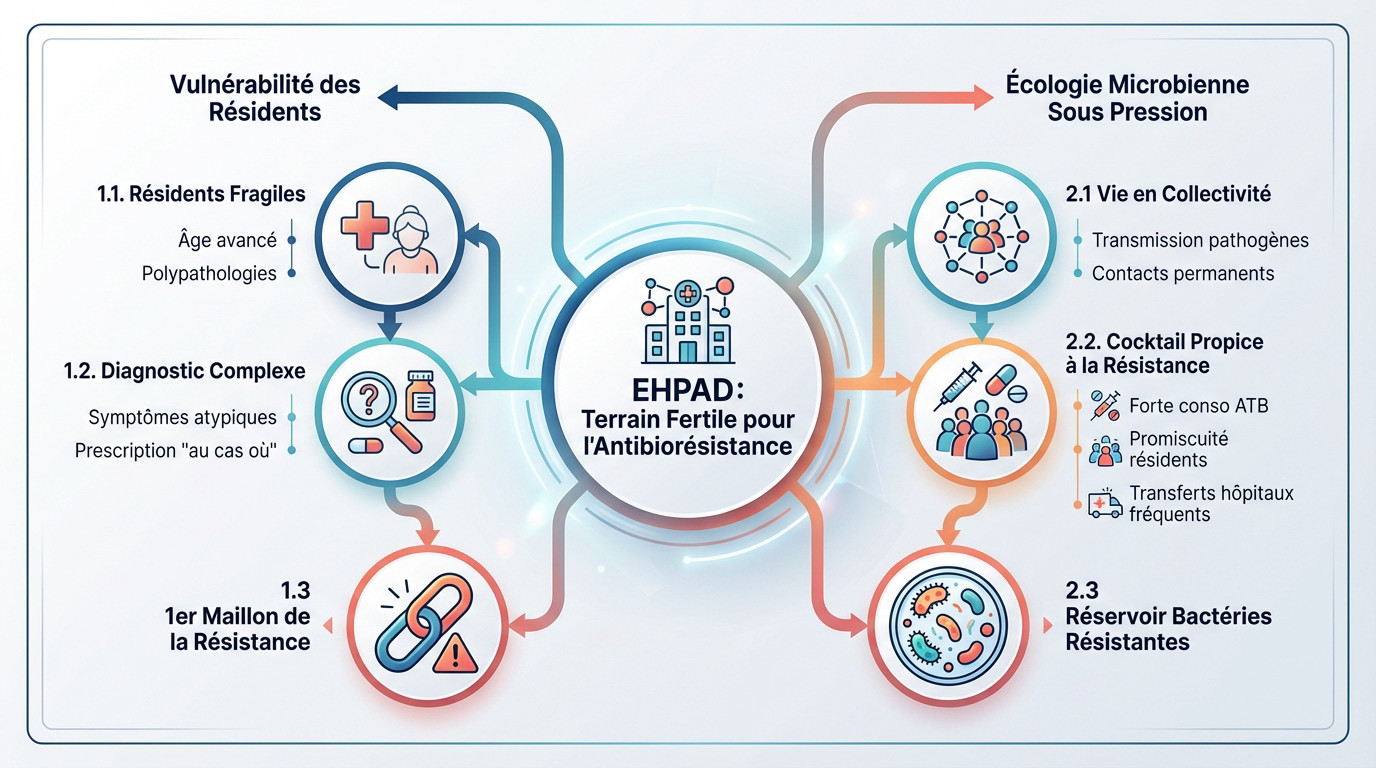
La vulnérabilité des résidents, un facteur clé
L’âge avancé fragilise considérablement les défenses immunitaires des résidents. Cette sénescence s’accompagne souvent de multiples pathologies chroniques lourdes. Ce terrain affaibli les expose directement aux agressions bactériennes sévères.
Repérer une infection devient un casse-tête car la fièvre manque souvent. Les signes cliniques trompeurs rendent le diagnostic complexe pour les équipes soignantes. Dans le doute, on prescrit parfois des antibiotiques par sécurité. Cette habitude accélère la sélection des souches résistantes.
Cette fragilité intrinsèque constitue le premier maillon de l’antibiorésistance en EHPAD. Le risque est réel.
Une écologie microbienne sous haute pression
La vie en communauté multiplie les occasions de transmission croisée entre les hôtes. Résidents, soignants et visiteurs interagissent en permanence dans ces lieux clos.
Un cocktail détonant favorise l’émergence des bactéries. Voici les trois facteurs aggravants de ce phénomène :
- Une forte consommation d’antibiotiques.
- La promiscuité inévitable.
- Les transferts fréquents vers les hôpitaux.
Ces éléments créent un véritable réservoir de germes tenaces. Il faut repenser les défis de l’hygiène en EHPAD pour agir efficacement. L’enjeu sanitaire dépasse les murs de la structure.
Des pratiques de prescription à la dérive
Le grand flou du suivi des antibiothérapies
Le manque de rigueur dans la documentation des prescriptions saute aux yeux. C’est un problème majeur identifié sur le terrain.
Une enquête du GHT Est-Hérault/Sud-Aveyron est formelle : seulement 51,3 % des dossiers documentent l’indication de l’antibiotique. C’est un chiffre qui parle de lui-même sur le manque de traçabilité.
Les données ci-dessous exposent les lacunes administratives actuelles. Elles révèlent une gestion des dossiers médicaux souvent incomplète. Voici la réalité chiffrée de ces manquements :
| Information documentée | Pourcentage de prescriptions concernées |
|---|---|
| Indication de l’antibiotique | 51,3 % |
| Débit de Filtration Glomérulaire (DFG) | 38,5 % |
| Réévaluation de la prescription | Moins de 47 % |
Quand la réévaluation passe à la trappe
L’absence de réévaluation constitue un point critique. Une prescription d’antibiotique doit être revue à 48-72h. Or, plus de la moitié, soit 53,8 %, ne le sont jamais. C’est une porte ouverte aux traitements trop longs ou inadaptés.
Pourquoi ce blocage persiste-t-il malgré les risques connus ? La réponse réside dans la structure même des établissements :
Les programmes de bon usage des antibiotiques (BUA) efficaces en milieu hospitalier sont difficilement transférables aux EHPAD en raison de leurs spécificités en ressources humaines, matérielles et organisationnelles.
Ce manque de suivi systématique est un puissant moteur de la résistance bactérienne.
Entre volonté d’agir et manque de moyens
Le constat est sévère, mais le tableau n’est pas totalement noir. Le personnel soignant est conscient du problème, mais se heurte à des obstacles bien réels.
Des pistes concrètes mais des ressources limitées
Les équipes sur le terrain ne demandent qu’à bien faire face à ce défi sanitaire. Elles réclament activement des solutions concrètes et une formation adaptée pour agir efficacement.
Les chiffres parlent d’eux-mêmes concernant les attentes urgentes exprimées :
- 72,5 % sont intéressés par une politique de bon usage.
- 73,7 % souhaitent des formations spécifiques.
- 56,5 % militent pour des audits de pratiques.
Malgré une conscience aiguë de la problématique, les établissements manquent souvent de moyens humains et économiques pour concrétiser des actions de fond contre l’antibiorésistance.
La prévention, pierre angulaire de la stratégie nationale
La Stratégie Nationale 2022-2025 commence enfin à porter ses fruits sur le terrain. On observe un recul encourageant : la résistance d’E. coli aux C3G est passée sous la barre symbolique des 10 % en EHPAD.
Pourtant, la vraie bataille se gagne avant l’infection. Comprendre le lien entre hygiène et résistance bactérienne reste fondamental pour protéger les résidents. L’hygiène des mains, geste simple, constitue notre rempart le plus solide contre la transmission croisée.
En parallèle, des projets de recherche comme ORANEAT tentent de trouver des solutions adaptées.
L’antibiorésistance en EHPAD représente un enjeu sanitaire crucial nécessitant une action coordonnée. Bien que les indicateurs montrent certains progrès, la sécurisation du circuit du médicament et la formation des équipes restent prioritaires. Investir dans la prévention et le bon usage des antibiotiques est indispensable pour protéger durablement la santé des résidents vulnérables.
FAQ
Pourquoi le diagnostic infectieux est-il particulièrement difficile chez la personne âgée ?
Le diagnostic chez le résident âgé se heurte à une présentation clinique souvent trompeuse, qualifiée d’atypique. Contrairement à l’adulte jeune, la fièvre est fréquemment absente ou modérée, même en cas d’infection sévère. Les signes d’alerte sont plutôt d’ordre comportemental ou fonctionnel : une confusion soudaine, une chute inexpliquée, une perte d’appétit (anorexie) ou une fatigue intense.
Cette « sémiologie d’emprunt » complique la tâche du personnel soignant et retarde la prise en charge. L’incertitude diagnostique qui en découle favorise malheureusement la prescription d’antibiotiques par excès de précaution, ce qui alimente le mécanisme d’antibiorésistance.
Quelles sont les principales défaillances relevées dans le suivi des prescriptions en EHPAD ?
Les enquêtes de terrain, notamment celle menée dans le GHT Est-Hérault, mettent en lumière un manque de traçabilité dans les dossiers. L’indication précise de l’antibiotique n’est documentée que dans environ la moitié des cas (51,3 %), ce qui nuit à la continuité des soins.
De plus, la réévaluation de l’antibiothérapie après 48 à 72 heures, pourtant essentielle pour ajuster ou arrêter le traitement, fait défaut dans plus de 53 % des prescriptions. Cette absence de révision systématique conduit souvent à des durées de traitement inutilement longues.
En quoi la vie en collectivité en EHPAD aggrave-t-elle le risque de résistance ?
L’EHPAD constitue une niche écologique particulière où la promiscuité facilite la transmission croisée des germes entre résidents, soignants et visiteurs. La vulnérabilité des hébergés, souvent polypathologiques, nécessite des soins fréquents qui multiplient les occasions de contact avec des bactéries potentiellement résistantes.
À cela s’ajoutent les transferts réguliers entre l’EHPAD et les établissements hospitaliers. Ces mouvements créent des ponts épidémiologiques qui favorisent l’importation et la dissémination de bactéries multi-résistantes (BMR) au sein de la structure d’hébergement.
Quels outils sont disponibles pour aider les équipes soignantes à mieux prescrire ?
Face à la complexité des décisions thérapeutiques, les équipes peuvent s’appuyer sur des guides de bon usage et des protocoles régionaux. Ces outils aident à distinguer une simple colonisation d’une infection active, notamment pour la sphère urinaire, évitant ainsi des traitements inutiles.
La formation continue et les audits de pratiques sont également plébiscités par le personnel, comme en témoigne la forte demande des établissements (plus de 73 % souhaitent des formations). L’appui des équipes mobiles (EMA) et l’accès à des avis infectiologiques permettent de sécuriser les prescriptions, en particulier pour les antibiothérapies de seconde ligne.



