L’essentiel à retenir : l’évaluation des compétences en hygiène ne se limite plus au geste technique, mais analyse désormais le raisonnement clinique et l’adaptation en situation. Cette approche, renforcée par la simulation numérique et l’expérience patient, transforme le contrôle en levier d’apprentissage. Elle permet de cibler les formations pour garantir une sécurité des soins optimale et une amélioration continue des pratiques.
Face à la persistance inquiétante des infections nosocomiales au sein des établissements, l’évaluation des compétences en hygiène des soignants peut-elle encore légitimement se satisfaire d’une simple validation administrative de protocoles théoriques ? Nous analysons ici les méthodes modernes qui transcendent l’observation traditionnelle pour objectiver enfin la maîtrise technique, la pertinence du raisonnement clinique et l’application stricte des précautions standards en situation réelle. Identifiez dès à présent les leviers opérationnels, de la simulation haute fidélité à l’analyse fine des données, pour transformer vos audits en vecteurs d’amélioration continue et garantir une sécurité des soins totalement irréprochable.
- L’évaluation par compétences : la fin du simple « vu, pas vu »
- L’observation directe, mais avec un œil neuf
- Le virage numérique : quand la technologie affine l’évaluation
- Le patient, ce maillon souvent oublié de l’évaluation
- De la note à l’action : transformer l’évaluation en progrès concret
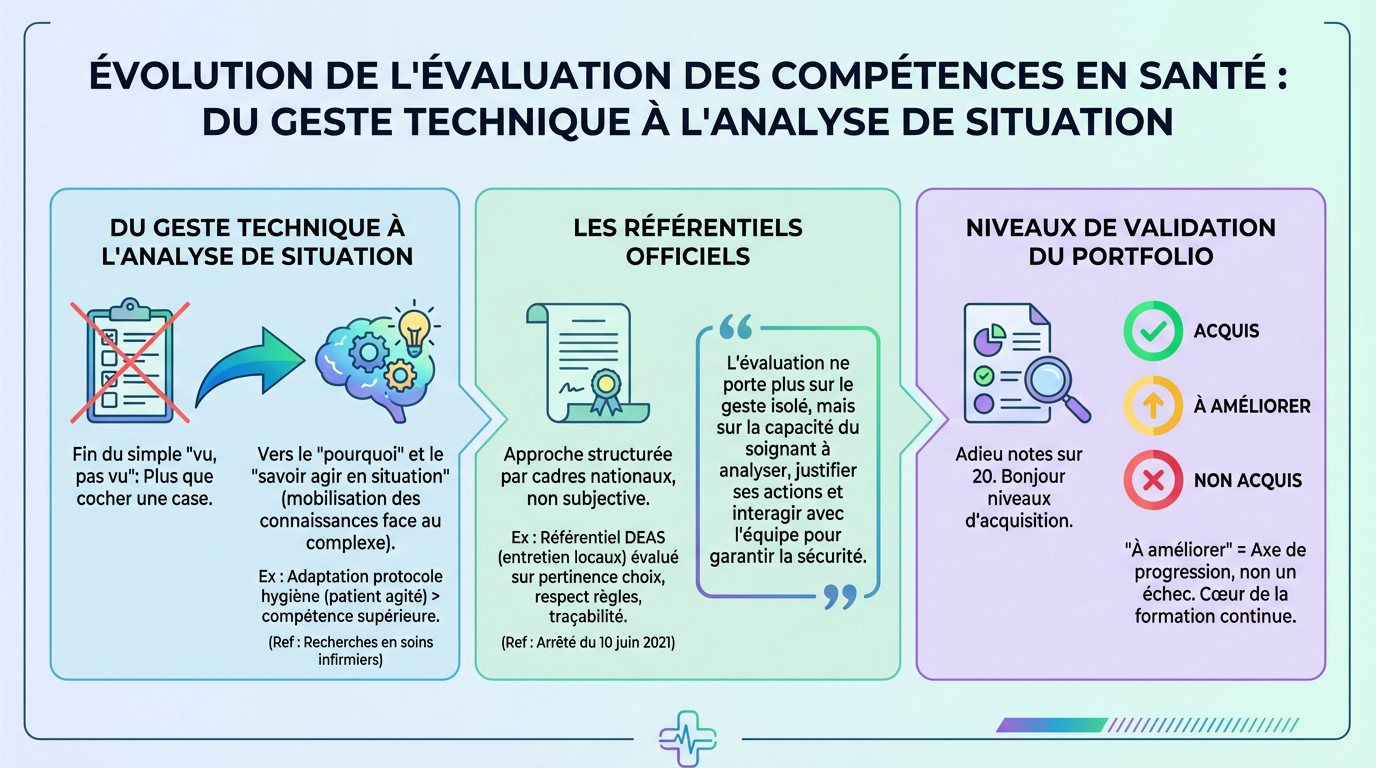
L’évaluation par compétences : la fin du simple « vu, pas vu »
Du geste technique à l’analyse de situation
L’évaluation moderne a largement dépassé la simple vérification mécanique d’un geste technique. On ne coche plus bêtement une case sur une liste préétablie. L’enjeu réel est de comprendre pourquoi le soignant agit ainsi.
Il s’agit désormais de valider le « savoir agir en situation ». C’est la capacité à mobiliser ses connaissances face à une situation complexe et imprévue, bien loin de la récitation par cœur d’un protocole.
Prenons un cas concret. Un soignant qui adapte le protocole d’hygiène face à un patient agité ou désorienté démontre une compétence supérieure à celui qui l’applique mécaniquement, selon les recherches en soins infirmiers.
Les référentiels officiels comme colonne vertébrale
Cette approche rigoureuse n’est absolument pas subjective. Elle reste structurée par des cadres nationaux précis qui ne laissent rien au hasard.
Regardez le référentiel de certification du Diplôme d’État d’Aide-Soignant (DEAS). La compétence spécifique sur l’entretien des locaux et du matériel est évaluée sur la pertinence des choix, le respect des règles et la traçabilité. L’Arrêté du 10 juin 2021 en est la preuve.
L’évaluation ne porte plus sur le geste isolé, mais sur la capacité du soignant à analyser, justifier ses actions et interagir avec l’équipe pour garantir la sécurité.
Les niveaux de validation : décoder le portfolio
Oubliez les notes sur 20. Le système de notation moderne utilisé dans les portfolios se base désormais sur des niveaux d’acquisition concrets.
On détaille les niveaux types : « Acquis », « À améliorer », « Non acquis ». Notez que « À améliorer » n’est pas un échec, mais une identification d’un axe de progression, ce qui est au cœur de la formation continue.
L’observation directe, mais avec un œil neuf
Maintenant que le cadre est posé, voyons concrètement ce que les évaluateurs regardent sur le terrain. L’observation reste une méthode clé, mais son objectif a changé.
L’hygiène des mains : bien plus qu’un geste machinal
L’hygiène des mains constitue le pilier indiscutable de la prévention des infections. L’évaluation ne se contente plus de vérifier si le geste est fait mécaniquement. Elle analyse désormais sa pertinence clinique réelle.
L’évaluateur vérifie d’abord si le soignant respecte les prérequis stricts : absence de bijoux, ongles courts. Mais surtout, il observe si la friction hydroalcoolique (SHA) est réalisée aux bons moments, sans hésitation.
Pour valider la compétence, le professionnel doit démontrer une maîtrise parfaite des cinq indications de l’OMS, car elles dictent la sécurité de chaque interaction au lit du malade. Ces moments clés, qui ne tolèrent aucune approximation dans leur application quotidienne, sont les suivants :
- Avant le contact avec le patient.
- Avant un geste aseptique.
- Après le risque d’exposition à un liquide biologique.
- Après le contact avec le patient.
- Après le contact avec l’environnement du patient.
Au-delà des mains : EPI, excreta et dispositifs invasifs
Il faut élargir le champ de l’évaluation car l’hygiène ne se résume pas aux mains. L’utilisation correcte des Équipements de Protection Individuelle (EPI) est tout aussi scrutée par les auditeurs.
On évalue ici le choix de l’EPI (gants, masque, lunettes) en fonction du risque réel d’exposition. Le mettre systématiquement « au cas où » n’est pas une compétence. C’est l’anticipation du risque qui l’est.
D’autres points d’évaluation critiques incluent la gestion des excreta, la manipulation des déchets d’activités de soins (DASRI) et le respect des protocoles pour les dispositifs invasifs comme les cathéters. Ce sont des points de contrôle majeurs pour la qualité de l’hygiène hospitalière.
Les indicateurs indirects : ce que disent les chiffres
L’observation directe a ses limites logistiques évidentes. On ne peut pas être derrière chaque soignant 24h/24 pour valider ses acquis. C’est là que les indicateurs indirects entrent en jeu.
Prenons l’ICSHA (Indicateur de Consommation de Solutions Hydro-Alcooliques) comme référence. Ce n’est pas un outil parfait, mais une augmentation de la consommation de SHA dans un service est souvent corrélée à une meilleure observance. C’est une donnée précieuse pour suivre les tendances globales.
Le virage numérique : quand la technologie affine l’évaluation
L’observation humaine est subjective et parfois faillible. Pour garantir une objectivité totale et tester des situations rares ou dangereuses, les outils numériques changent radicalement la donne.
Simulation et réalité virtuelle : s’entraîner sans risque
La simulation en santé transforme l’évaluation des pratiques. Elle confronte les soignants à des scénarios complexes ou à risque sans jamais mettre en danger un patient. Le droit à l’erreur devient ici pédagogique.
Prenez la gestion d’une exposition accidentelle au sang (AES) ou une procédure d’isolement septique. La simulation permet de répéter le geste technique et la communication jusqu’à la perfection. L’automatisme se crée par la répétition sécurisée.
La réalité virtuelle (VR) et les « serious games » s’imposent comme des outils complémentaires, parfaits pour tester les connaissances théoriques des protocoles de manière engageante. C’est un des outils numériques pour la formation en hygiène les plus prometteurs actuellement.
Comparatif des méthodes d’évaluation
Pour y voir plus clair, rien ne vaut un tableau comparatif. Regardons ce qui distingue l’approche classique de l’observation directe de la simulation numérique moderne.
| Critère | Observation directe | Simulation numérique |
|---|---|---|
| Objectivité | Faible (dépend de l’évaluateur) | Élevée (basée sur des capteurs et des algorithmes) |
| Reproductibilité | Faible (chaque situation est unique) | Élevée (scénario standardisé) |
| Évaluation du raisonnement | Difficile (basée sur l’interrogatoire post-action) | Facile (analyse des décisions en temps réel) |
| Sécurité pour le patient | Risque potentiel si erreur | Aucun risque |
| Feedback | Différé et subjectif | Immédiat, détaillé et objectif |
Des données objectives pour un suivi personnalisé
Le grand avantage de ces outils numériques est la data brute. Chaque clic, chaque décision, chaque hésitation est enregistrée. Cela génère un volume de données objectives impossible à obtenir par l’observation humaine.
Ces données permettent de créer un profil de compétences individualisé très précis. On peut ainsi identifier des faiblesses spécifiques pour un soignant ou des tendances pour tout un service.
Le but n’est pas de fliquer, mais de proposer un accompagnement sur-mesure. C’est une approche bien plus efficace.
Le patient, ce maillon souvent oublié de l’évaluation
On a parlé des experts, des référentiels, des machines… Mais il y a un acteur dont le regard est précieux et trop souvent ignoré : le patient lui-même.
Pourquoi le ressenti du patient est une mine d’or
Le patient est aux premières loges. Il voit les soignants interagir en continu, bien plus qu’un auditeur de passage. Son ressenti est un indicateur qualitatif puissant.
Un patient qui se sent en sécurité, qui voit que le soignant se lave les mains avant de le toucher, est un signe de bonnes pratiques. À l’inverse, un sentiment d’insécurité doit alerter.
Intégrer la perception du patient, ce n’est pas le transformer en inspecteur ; c’est reconnaître que son expérience est une composante à part entière de la qualité des soins.
Comment collecter et utiliser cette perception ?
La collecte de ce ressenti doit être structurée. On peut utiliser des questionnaires de sortie anonymes et ciblés. Les questions doivent être simples et concrètes : « Avez-vous vu le personnel se désinfecter les mains avant votre soin ? ».
Ces données, une fois agrégées, ne servent pas à sanctionner un individu. Elles sont discutées en équipe pour identifier des points d’amélioration collective. Par exemple, si plusieurs patients d’un service remontent le même problème.
Une démarche qui renforce l’alliance thérapeutique
Impliquer le patient dans la démarche qualité a un double effet. Cela améliore la sécurité.
Mais cela renforce aussi sa confiance dans le système de soins. Il devient un partenaire actif de sa propre sécurité, et non un simple sujet de soins.
De la note à l’action : transformer l’évaluation en progrès concret
Identifier les failles pour mieux former
L’objectif final de l’évaluation des compétences en hygiène n’est pas de noter, mais de former. Les résultats permettent de cartographier les forces et les faiblesses. C’est un diagnostic précis.
Si une évaluation par simulation montre que 60% d’une équipe oublie une étape clé du protocole d’isolement, on sait exactement sur quoi axer la prochaine session de formation.
On passe ainsi d’une formation générique à une formation ciblée et personnalisée. C’est plus efficace, plus rapide et mieux accepté par les équipes soignantes.
L’audit et le suivi, moteurs de la culture sécurité
L’évaluation n’est pas un événement ponctuel. Elle doit s’inscrire dans une démarche de qualité et d’amélioration continue. C’est le rôle des audits réguliers.
Un audit d’hygiène n’est pas une inspection punitive. C’est un outil qui compare les pratiques observées aux recommandations pour identifier des écarts et proposer des solutions.
Pour réussir ces audits et simulations d’hygiène, la transparence et la collaboration avec les équipes sont fondamentales. Une approche ouverte permet de désamorcer les craintes et d’engager durablement le personnel dans la sécurité des soins.
La boucle de l’amélioration continue
En fin de compte, l’évaluation moderne des compétences en hygiène s’inscrit dans une boucle vertueuse. On l’appelle souvent le cycle PDCA (Plan-Do-Check-Act).
- Évaluer les pratiques (Check).
- Identifier les axes de progrès prioritaires (Plan).
- Mettre en place des actions correctives comme des formations ciblées (Do).
- Réévaluer pour mesurer l’impact (Act), et ainsi de suite.
L’évaluation moderne des compétences en hygiène dépasse la simple validation technique. En alliant observation, outils numériques et écoute du patient, elle transforme le contrôle en véritable levier d’apprentissage. Cette démarche globale assure une amélioration continue des pratiques, garantissant ainsi une sécurité optimale pour chaque patient au quotidien.
FAQ
Comment se déroule l’évaluation moderne des compétences en hygiène ?
L’évaluation ne se limite plus à une simple vérification technique ou au cochage de cases. Elle analyse désormais la capacité du soignant à mobiliser ses connaissances et à justifier ses choix face à une situation donnée. L’objectif est de comprendre le raisonnement clinique qui motive l’action et de valider le « savoir agir » en situation complexe, plutôt que la simple récitation d’un protocole.
Quelle place occupe l’hygiène dans les compétences officielles de l’aide-soignant ?
Dans le référentiel de certification (DEAS), l’hygiène est une compétence transversale majeure. Elle est spécifiquement détaillée dans le bloc de compétences consacré à l’entretien de l’environnement et du matériel. L’évaluation porte sur la pertinence des techniques de nettoyage, la gestion des déchets et la prévention des risques infectieux lors des soins quotidiens et de l’accompagnement du patient.
Sur quelles mesures d’hygiène hospitalière le soignant est-il évalué ?
L’évaluation couvre un spectre large, allant de la rigueur de l’hygiène des mains à la gestion sécurisée des excreta. Elle vérifie l’utilisation appropriée et anticipée des Équipements de Protection Individuelle (EPI) comme les gants ou les masques selon le risque réel. La maîtrise des protocoles concernant les dispositifs invasifs et la conduite à tenir en cas d’exposition au sang sont également scrutées avec attention.
Quels sont les piliers des précautions standard observés lors de l’évaluation ?
Les auditeurs se concentrent prioritairement sur l’hygiène des mains, qui demeure le premier rempart contre les infections associées aux soins. L’observation porte aussi sur le port adéquat des équipements de protection, l’hygiène respiratoire et la sécurité des injections. La gestion correcte de l’environnement du patient, du linge et des déchets constitue un autre point de vigilance systématiquement contrôlé.
Sur quels axes principaux repose l’évaluation des pratiques d’hygiène ?
L’hygiène hospitalière s’évalue désormais selon trois axes complémentaires pour garantir la sécurité des soins. On retrouve l’observation directe des pratiques au lit du patient, l’analyse des indicateurs indirects comme la consommation de solutions hydro-alcooliques (ICSHA), et l’utilisation croissante de la simulation numérique pour tester les réflexes sans risque.
Quels sont les critères d’observation pour l’hygiène des mains ?
L’évaluation se base strictement sur les cinq indications définies par l’OMS. Il est impératif de réaliser une friction hydro-alcoolique avant le contact patient, avant un geste aseptique, après un risque d’exposition à un liquide biologique, après le contact avec le patient et après le contact avec son environnement. Le respect des prérequis, tels que l’absence de bijoux et les ongles courts, est un préalable indispensable.
Quelles sont les différentes méthodes pour évaluer les compétences en hygiène ?
On distingue aujourd’hui l’observation directe par des pairs ou des hygiénistes, qui analyse la réalité du terrain, et la simulation numérique (réalité virtuelle, serious games) qui permet de s’entraîner sur des scénarios complexes. Enfin, le recueil du ressenti des patients émerge comme une méthode qualitative essentielle pour valider la perception de la sécurité et l’application visible des bonnes pratiques.



