L’essentiel à retenir : le sous-effectif engendre mécaniquement une hausse des infections associées aux soins par manque de temps pour l’hygiène. Cette situation critique compromet la sécurité des patients tout en alourdissant les coûts hospitaliers. Fait marquant : chaque patient ajouté à la charge d’une infirmière augmente mathématiquement le risque de décès.
Face à la tension permanente qui pèse sur nos établissements de santé, une question alarmante persiste : dans quelle mesure l’impact sous-effectif ias compromet-il réellement la sécurité vitale des patients et l’hygiène hospitalière ? Notre analyse objective décortique les mécanismes précis par lesquels la pénurie actuelle de personnel soignant favorise mécaniquement la transmission bactérienne, transformant chaque heure de soin manquante en un risque infectieux quantifiable pour l’année 2025. Vous découvrirez ici les coûts économiques cachés de cette dégradation sanitaire ainsi que des leviers organisationnels concrets pour endiguer ce phénomène inquiétant et protéger durablement vos équipes face à cet engrenage systémique.
- Sous-effectif en soins : la liaison directe avec la hausse des ias
- Au-delà des infections : l’impact humain et organisationnel du sous-effectif
- Analyse 2025 : entre contraintes budgétaires et stratégies nationales
- Inverser la tendance : quelles stratégies proactives contre l’impact du sous-effectif
Sous-effectif en soins : la liaison directe avec la hausse des ias
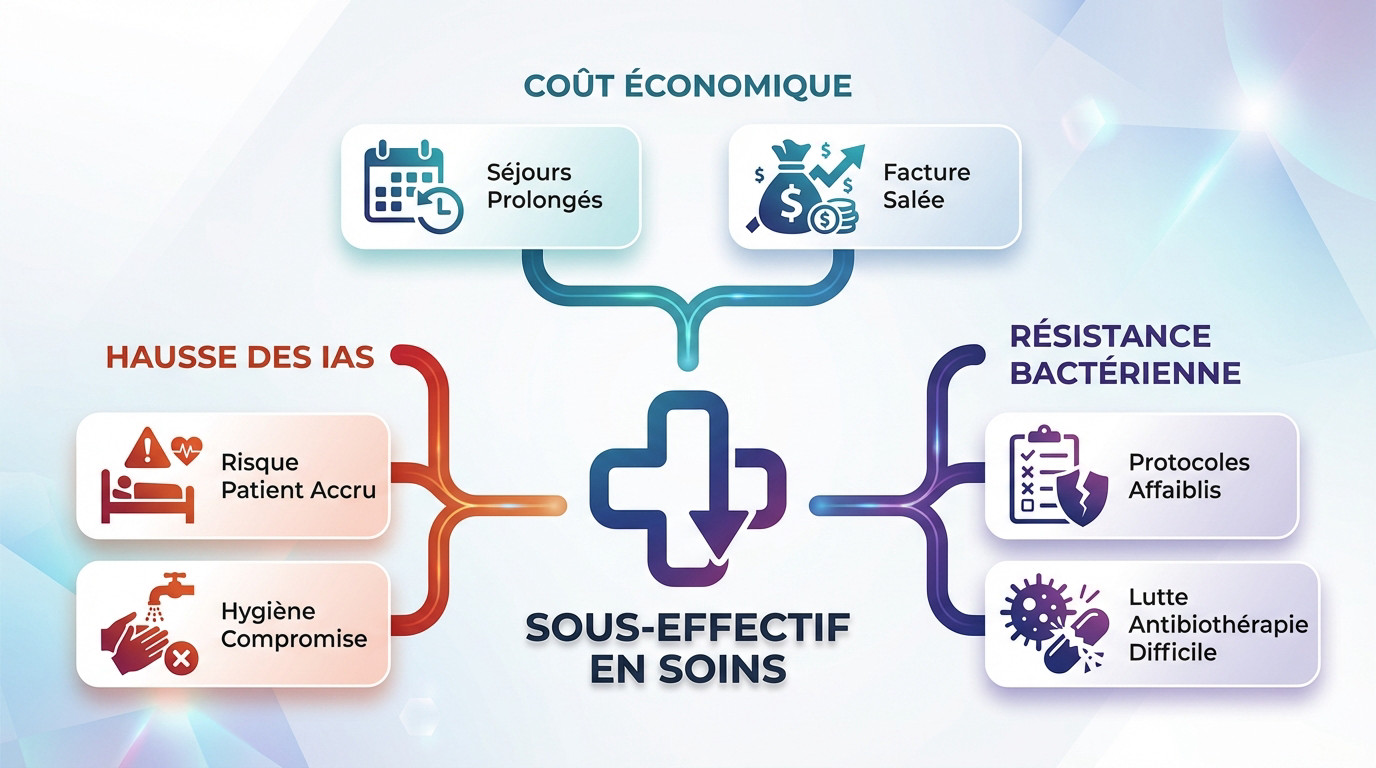
Quand moins de soignants signifie plus d’infections
Le lien entre le sous-effectif du personnel soignant et l’augmentation des IAS n’est pas une théorie, mais un fait documenté. Chaque patient ajouté à la charge d’une infirmière augmente mathématiquement le risque d’infection grave. Des données probantes associent cette surcharge à un risque de décès supplémentaire de 7 % à 30 jours.
Cette situation dégrade mécaniquement l’application des protocoles d’hygiène. Moins de temps par patient signifie que des gestes essentiels, comme l’hygiène des mains, sont sacrifiés. C’est une conséquence inévitable du travail à flux tendu.
Ce problème n’est pas nouveau mais s’aggrave, faisant des infections nosocomiales une conséquence prévisible du manque de bras.
Le coût caché du manque de personnel : une facture salée
Une hausse des IAS entraîne une prolongation des séjours et des traitements plus lourds. Le coût explose pour le système de santé, transformant une économie de personnel en gouffre financier.
Il suffit d’analyser le surcoût moyen par infection pour comprendre l’erreur stratégique. Cet argent dépensé en « réparation » pourrait être investi efficacement en prévention. Nous payons le prix fort.
Le sous-effectif ne constitue donc pas une économie, mais un report de charge qui coûte bien plus cher à terme.
La surcharge de travail, un terreau pour la résistance bactérienne
La pression sur les équipes mène à une application moins rigoureuse des protocoles, favorisant la transmission de bactéries. Cette faille augmente la pression antibiotique nécessaire pour traiter les complications, créant un cercle vicieux.
Nous devons impérativement considérer le lien entre hygiène et résistance bactérienne. Le manque de personnel affaiblit directement notre lutte contre ce fléau.
Au-delà des infections : l’impact humain et organisationnel du sous-effectif
Le problème ne s’arrête pas aux statistiques d’infections. Le sous-effectif ronge le système de l’intérieur, en commençant par son capital le plus précieux : les soignants eux-mêmes.
Le burnout des soignants : première victime du système
La surcharge de travail n’est pas une simple fatigue, c’est un broyeur pour les équipes. Quand les effectifs manquent, l’impuissance s’installe face à l’ampleur de la tâche quotidienne. On ne soigne plus vraiment, on colmate des brèches dans l’urgence.
Le sous-effectif chronique ne crée pas seulement des risques pour les patients ; il brise les soignants, alimentant une spirale de démissions qui aggrave encore la pénurie de personnel.
Cet épuisement mécanique sabote directement la sécurité des soins. Un soignant à bout de nerfs commet fatalement plus d’erreurs techniques, alimentant un cercle vicieux dangereux pour le patient.
Qualité des soins en chute libre : quand le temps manque
La « baisse de qualité » est une réalité brutale sur le terrain. La surveillance s’effrite, les erreurs de médication se multiplient dans la précipitation et le dialogue avec les familles disparaît totalement.
- Baisse de la surveillance post-opératoire : les complications sont détectées trop tardivement.
- Application hâtive des protocoles : les gestes comme la pose de cathéters sont faits sous pression.
- Moins de temps pour l’éducation : les consignes de prévention ne sont pas bien transmises.
- Défaut de traçabilité : la charge administrative est sacrifiée, rendant difficile le suivi des IAS.
La perte de sens et l’attractivité du métier en berne
C’est une hémorragie de talents. Les conditions actuelles découragent les vocations et poussent les soignants expérimentés à partir, vidant le métier de son sens premier. La relève ne suit plus le rythme.
Sans une action forte sur les effectifs, le problème ne fera que s’amplifier, menaçant la pérennité même de notre système de soins.
Analyse 2025 : entre contraintes budgétaires et stratégies nationales
Le casse-tête des ratios soignants/patients
Fixer des ratios légaux reste un défi technique et économique majeur. Les contraintes financières bloquent souvent l’application de seuils stricts sur le terrain. De plus, définir une norme « suffisante » est complexe. La variabilité de la lourdeur des soins et la DMS rendent l’équation incertaine.
Imposer des ratios sans un financement adéquat est une illusion. La vraie question n’est pas de savoir combien de soignants il faut, mais combien nous sommes collectivement prêts à payer pour des soins sûrs.
La stratégie nationale 2025 face au mur des réalités
La Stratégie Nationale 2022-2025 de Prévention des Infections tente de répondre à l’urgence. Elle vise spécifiquement à renforcer les ressources humaines des équipes spécialisées via l’Action 27. C’est une réponse institutionnelle nécessaire face à la dégradation des conditions de travail. L’intention est là.
Pourtant, un décalage persiste entre ces objectifs affichés et la réalité budgétaire des établissements. L’ambition se heurte souvent à des caisses vides, selon la stratégie officielle du gouvernement. On peut légitimement douter de la mise en œuvre réelle. Les moyens suivront-ils vraiment les promesses ?
Les nouveaux défis qui aggravent la pression
De nouvelles pressions administratives s’ajoutent malheureusement au tableau déjà sombre. Le reporting de durabilité (ESRS) ou les normes IFRS 18 mobilisent des ressources administratives vitales. Ces tâches chronophages détournent potentiellement l’attention du soin pur. La bureaucratie grignote le temps clinique.
La projection pour 2025 montre une tension croissante et inquiétante. Nous voyons des exigences réglementaires en hausse face à des ressources humaines en baisse sur le terrain.
Inverser la tendance : quelles stratégies proactives contre l’impact du sous-effectif ?
Face à ce constat alarmant, l’inaction n’est pas une option. Des leviers existent pour atténuer les risques, même dans un contexte de ressources contraintes.
Mesurer pour agir : le pouvoir des indicateurs
Pour combattre l’impact du sous-effectif sur les IAS, il faut d’abord le quantifier précisément. Les tableaux de bord en temps réel ne sont plus une option, mais une nécessité vitale pour suivre les tensions terrain.
Ces outils identifient les ruptures imminentes. En surveillant les indicateurs de qualité en hygiène, on agit avant l’incident. C’est la méthode fiable pour mesurer la performance préventive et cibler les renforts là où le risque infectieux menace réellement.
Le rôle central du management et de la culture de sécurité
Le management doit instaurer une culture de sécurité sans faille. Signaler un risque lié au manque de personnel n’est pas une plainte, c’est une information vitale pour prévenir les erreurs futures et protéger les patients.
La vigilance doit rester maximale malgré la pression. Les campagnes de sensibilisation internes sont indispensables pour maintenir l’alerte collective. La sécurité ne se délègue pas, elle se vit chaque jour dans chaque geste.
Comparatif des impacts : le choix entre investir ou subir
Ce tableau illustre le fossé financier et humain qui sépare une gestion proactive d’une gestion subie du personnel.
| Indicateur | Situation de sous-effectif chronique | Situation de dotation adéquate |
|---|---|---|
| Taux d’IAS | En hausse constante | Stable ou en baisse |
| Durée moyenne de séjour | Augmentée | Maîtrisée |
| Taux de burnout du personnel | Très élevé (>40%) | Gérable (<20%) |
| Coûts directs liés aux IAS | Explosion des coûts | Coûts prévisibles et maîtrisés |
| Satisfaction des patients | En chute | Élevée |
Le manque de personnel soignant constitue un risque avéré pour la sécurité des patients et favorise directement les infections. Investir dans le capital humain ne représente pas une dépense, mais une nécessité vitale. Garantir des effectifs suffisants reste le levier le plus efficace pour assurer la qualité et la pérennité de notre système de santé.
FAQ
Qu’est-ce qu’une Infection Associée aux Soins (IAS) ?
Les Infections Associées aux Soins (IAS) désignent les infections contractées au cours d’une prise en charge de santé, qui n’étaient ni présentes ni en incubation lors de l’admission du patient. Elles constituent un indicateur majeur de la qualité et de la sécurité des soins. Notez que leur survenue est étroitement corrélée à la disponibilité des ressources humaines : le sous-effectif infirmier, en limitant le temps consacré à chaque patient et aux protocoles d’hygiène, augmente mécaniquement le risque de transmission de ces infections.
Quelles sont les normes et stratégies en vigueur pour la prévention des IAS ?
La prévention des IAS est encadrée par la Stratégie Nationale 2022-2025, qui impose des standards rigoureux en matière d’hygiène et de bon usage des antibiotiques. Cette stratégie s’appuie sur des structures régionales (CPias) et locales (équipes opérationnelles d’hygiène). De plus, la récente Loi n° 2025-74 vise à instaurer des ratios minimaux de soignants par patient, reconnaissant qu’un effectif adéquat est une norme de sécurité indispensable pour limiter les risques infectieux, bien que son application se heurte aux pénuries actuelles de personnel.
Quel est l’impact concret du sous-effectif sur la fréquence des IAS ?
L’impact est direct et documenté : le manque de personnel soignant entraîne une augmentation significative des taux d’infections nosocomiales. Lorsque la charge de travail par infirmier s’alourdit, l’observance stricte des précautions d’hygiène (comme la friction hydro-alcoolique) peut involontairement diminuer. Les études confirment que chaque patient supplémentaire à la charge d’une infirmière accroît les risques de complications infectieuses et de mortalité, transformant la pénurie de ressources humaines en un véritable enjeu de santé publique.
Quels sont les ratios de soignants imposés par la réglementation de 2025 ?
La législation de 2025 introduit le principe de ratios minimaux d’infirmiers et d’aides-soignants, définis par décret selon la spécialité et la charge en soins. L’objectif est de garantir une sécurité optimale pour le patient. Toutefois, la mise en œuvre de ces ratios, prévue pour être pleinement effective en 2027, représente un défi organisationnel majeur pour les établissements, qui doivent composer avec des difficultés de recrutement et des contraintes budgétaires persistantes.



