L’essentiel à retenir : la complexité d’un parcours patient découle souvent d’une fragmentation des soins et d’un manque de lien entre professionnels. Structurer cette coordination via des dispositifs dédiés devient indispensable pour sécuriser la prise en charge et éviter l’errance thérapeutique. Les défauts de communication sont d’ailleurs responsables de 70 % des événements indésirables graves.
Face à l’éclatement de l’offre de soins, la gestion des parcours patients complexes se transforme trop souvent en un itinéraire chaotique, source d’erreurs médicales évitables et d’épuisement pour les familles. Cet article décortique les mécanismes de cette fragmentation systémique pour mettre en lumière les solutions concrètes garantissant une articulation efficiente entre les secteurs sanitaire, social et médico-social. Vous identifierez les leviers méthodologiques, de la valorisation du temps de coordination à l’usage ciblé du numérique, pour sécuriser chaque étape de la prise en charge et réduire le gaspillage de ressources.
- Qu’est-ce qu’un parcours patients complexe, au juste ?
- Les points de rupture : quand la machine se grippe
- Les conséquences : un coût humain et économique exorbitant
- Pistes de réponse : comment remettre de l’huile dans les rouages
Qu’est-ce qu’un parcours patients complexe, au juste ?
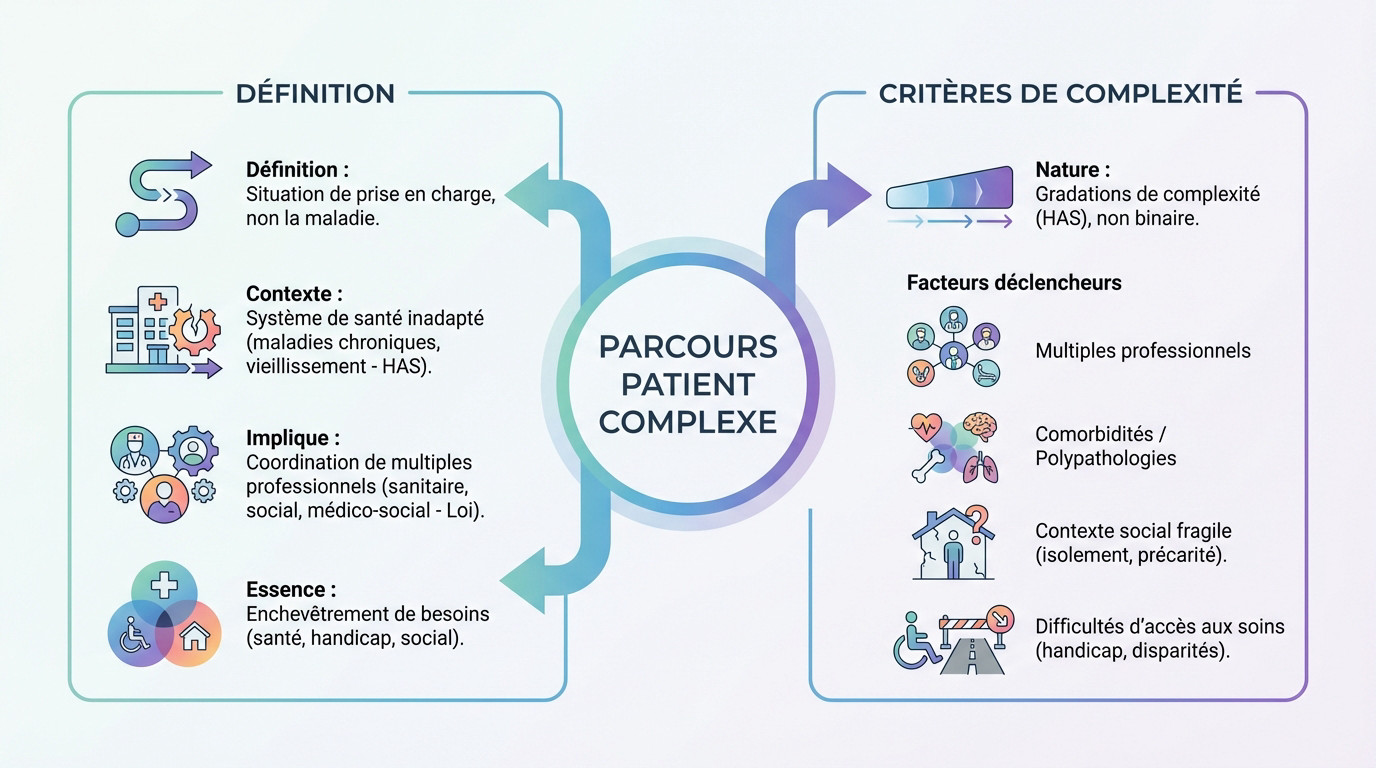
Au-delà du parcours de soins classique
Ne blâmez pas la maladie elle-même. C’est la situation globale de prise en charge qui coince. Notre système, historiquement taillé pour le soin aigu, trébuche souvent face à la chronicité ou au vieillissement, comme le pointe la Haute Autorité de Santé (HAS).
Regardez la définition légale issue de la Loi de Modernisation de Notre Système de Santé. Elle est formelle : un parcours devient complexe dès qu’il exige l’intervention coordonnée de multiples professionnels du sanitaire, du social et du médico-social.
La difficulté ne vient pas d’une pathologie unique. Elle surgit de l’enchevêtrement des besoins du patient : santé, handicap et situation sociale se télescopent simultanément.
Les critères qui font basculer un parcours
Oubliez la vision binaire. La complexité n’est pas un interrupteur, mais un spectre. La HAS évoque des « gradations de complexité » qui imposent une réponse sur-mesure, bien loin du protocole standardisé unique.
Quand la situation bascule-t-elle vraiment ? C’est souvent une accumulation de facteurs qui sature les capacités du système classique. Voici les marqueurs concrets qui font passer un parcours dans la zone rouge :
- L’intervention simultanée de multiples professionnels.
- La présence de comorbidités lourdes ou de polypathologies.
- Un contexte social ou environnemental fragile, marqué par l’isolement ou la précarité.
- Des difficultés d’accès aux soins liées à un handicap ou à des disparités territoriales.
Les points de rupture : quand la machine se grippe
Maintenant que le décor est planté, voyons concrètement où et pourquoi ces parcours déraillent. Les points de friction sont nombreux et leurs conséquences, directes.
Le manque de coordination, principal point noir
La fragmentation des soins est le problème numéro un. Chaque spécialiste travaille dans son coin, sans vision d’ensemble du patient. C’est une juxtaposition d’actes, pas un parcours.
Ce silence coûte cher : 40 % des erreurs de prescriptions surviennent aux transitions, comme une entrée ou sortie d’hôpital. De plus, les courriers de fin d’hospitalisation tardent souvent, ce qui met en péril la continuité des soins. Vous voyez le danger immédiat pour le malade.
Le constat est sans appel : les défauts de communication entre professionnels représentent jusqu’à 70 % des événements indésirables graves, transformant le parcours en un champ de mines.
Les obstacles organisationnels et structurels
La rigidité des structures hospitalières et la séparation ville-hôpital créent des murs quasi infranchissables pour le patient. Ce cloisonnement administratif empêche toute fluidité réelle sur le terrain. Le système semble conçu pour diviser plutôt que pour unir.
Voici les freins concrets qui paralysent le système :
- Des systèmes d’information en silo qui empêchent le partage fluide des données, une information pourtant clé comme le montre une étude sur l’ingénierie des parcours.
- manque de ressources humaines dédiées spécifiquement à la coordination.
- La surcharge de travail des soignants, qui n’ont plus le temps pour la planification.
- Une résistance au changement face à de nouvelles organisations du travail.
Les conséquences : un coût humain et économique exorbitant
Ces blocages ne sont pas théoriques. Dans la réalité, ils ont un impact dévastateur, tant pour les patients que pour le système de santé global.
Pour le patient et ses aidants : l’errance et l’épuisement
Imaginez l’angoisse de l’errance thérapeutique. Le patient et sa famille, perdus, répètent leur histoire à chaque nouvel interlocuteur. C’est la charge mentale à son paroxysme.
Le résultat est immédiat : venues injustifiées aux urgences, ruptures de traitement et une perte de confiance envers le système de soins.
Ces ruptures dégradent les indicateurs de qualité et de sécurité des soins, accroissant les risques d’infections ou d’erreurs médicales.
Pour le système de santé : gaspillage et inefficience
Voici concrètement ce que nous perdons lorsque la fluidité du parcours n’est pas au rendez-vous :
| Indicateur | Parcours Fluide | Parcours Fragmenté |
|---|---|---|
| Qualité des soins | Sécurité optimisée | Risques accrus |
| Coût pour le système | Coûts maîtrisés | Gaspillage (doublons, hospitalisations évitables) |
| Charge pour les professionnels | Temps médical valorisé | Temps administratif perdu |
| Expérience patient | Patient acteur et satisfait | Errance et insatisfaction |
La non-coordination a un coût financier lourd. Des milliards sont gaspillés chaque année en hospitalisations inutiles, examens en double et traitements redondants.
Ce gâchis dépasse l’aspect financier, car les soignants s’épuisent à gérer l’administratif :
« Les professionnels de santé eux-mêmes en paient le prix, consacrant 15 à 25 % de leur temps à ‘rattraper’ les défauts de coordination au lieu de soigner. »
Pistes de réponse : comment remettre de l’huile dans les rouages
Le tableau est sombre, mais des solutions existent. L’enjeu n’est pas tant de tout réinventer que de mieux articuler ce qui existe déjà, en plaçant la coordination au centre du jeu.
Les dispositifs d’appui à la coordination (DAC) en première ligne
La réponse structurelle française tient en trois lettres : les Dispositifs d’Appui à la Coordination (DAC). Ce guichet unique sauve les professionnels souvent désemparés face au chaos administratif. C’est enfin une porte d’entrée claire pour simplifier les démarches.
Ce ne sont pas des « super-soignants », mais de véritables chefs d’orchestre logistiques. Leur mission est de fluidifier les échanges souvent grippés entre la ville et l’hôpital. Ils libèrent du temps médical précieux en gérant la complexité administrative. Ils ne soignent pas, ils organisent tout le reste :
- Informer et orienter les professionnels vers les bonnes ressources.
- Appuyer l’organisation des parcours (planifier les rendez-vous, organiser les retours à domicile).
- Soutenir la concertation pluri-professionnelle pour construire un Plan Personnalisé de Coordination des Soins (PPCS).
L’humain et le numérique : un duo indispensable
Méfiez-vous du mirage du « tout technologique » qui promet de tout régler. Les outils numériques sont des aides, pas des solutions miracles. Le succès repose avant tout sur les relations humaines et la confiance entre les acteurs. La machine ne remplacera pas l’échange.
C’est ici qu’intervient l’infirmière de coordination ou le gestionnaire de cas. Cette figure incarne le lien et assure la continuité pour le patient. Sans ce pivot, le dossier s’égare souvent.
Enfin, il faut absolument rendre les patients acteurs de leur propre parcours. Donnez-leur les clés pour comprendre et participer aux décisions.
Optimiser les parcours patients complexes exige une transformation profonde des pratiques, centrée sur la coordination. Décloisonner les structures et renforcer le lien humain constituent les leviers essentiels pour garantir la sécurité des soins. Cette démarche collective assure une prise en charge efficiente, respectueuse des besoins de chaque patient.
FAQ
Comment définit-on un parcours de soins complexe ?
Un parcours de soins est qualifié de complexe lorsque la situation du patient exige l’intervention simultanée et coordonnée de plusieurs catégories de professionnels issus des secteurs sanitaire, social et médico-social. Cette complexité ne découle pas uniquement de la maladie elle-même, mais de l’association de besoins multiples liés à l’état de santé, au handicap ou à un contexte social fragile.
Dans ces situations, l’offre de soins standard, reposant sur le seul médecin traitant, devient souvent insuffisante. La gestion de ce type de parcours nécessite alors des dispositifs spécifiques d’appui à la coordination pour éviter les ruptures de prise en charge et garantir la continuité des soins entre la ville et l’hôpital.
En quoi consiste exactement le parcours patient ?
Le parcours patient représente la trajectoire globale et chronologique d’une personne au sein du système de santé pour répondre à ses besoins. Il englobe l’ensemble des interactions avec les professionnels, depuis la prévention jusqu’au suivi post-traitement, en passant par les phases aiguës à l’hôpital ou les soins en ville.
Contrairement à une simple succession d’actes médicaux, le parcours patient intègre l’expérience vécue par l’usager. L’enjeu majeur est d’assurer la fluidité de ce cheminement pour éviter la fragmentation des informations et le sentiment d’errance thérapeutique souvent ressenti par les malades et leurs aidants.
Qu’est-ce qui caractérise un cas patient dit « complexe » ?
Un cas est considéré comme complexe lorsqu’il cumule des difficultés de plusieurs ordres qui s’influencent mutuellement : des problèmes médicaux (polypathologies, maladies chroniques), une perte d’autonomie fonctionnelle et des facteurs de vulnérabilité sociale (isolement, précarité). Cette intrication rend la réponse médicale habituelle inadaptée si elle reste cloisonnée.
La caractérisation d’un cas complexe repose donc sur la nécessité d’une approche transversale et pluri-professionnelle. L’objectif est de dépasser le seul traitement de la pathologie pour construire un plan de santé personnalisé qui tient compte du projet de vie de la personne et de son environnement.



