L’essentiel à retenir : L’application des protocoles d’hygiène en psychiatrie exige une adaptation constante aux pathologies mentales et aux environnements ouverts. Cette approche flexible garantit la sécurité sanitaire tout en préservant la relation soignant-patient. La formation spécifique des équipes et l’éducation thérapeutique constituent les piliers fondamentaux pour réussir cette conciliation délicate entre soin psychique et risque infectieux.
Comment assurer l’hygiène en milieu psychiatrique quand la maladie mentale fait obstacle aux protocoles de soins et à la sécurité des patients ? Cette analyse explore les solutions pour harmoniser rigueur sanitaire et accompagnement thérapeutique au sein des unités spécialisées, souvent confrontées à des défis uniques. Accédez à des méthodes concrètes pour adapter vos pratiques quotidiennes et maîtriser le risque infectieux sans nuire à la relation de confiance indispensable au rétablissement.
- Les défis uniques de l’hygiène en psychiatrie
- Concilier soin relationnel et précautions infectieuses
- Des stratégies concrètes pour le personnel soignant
- L’hygiène de vie du patient, un levier de rétablissement
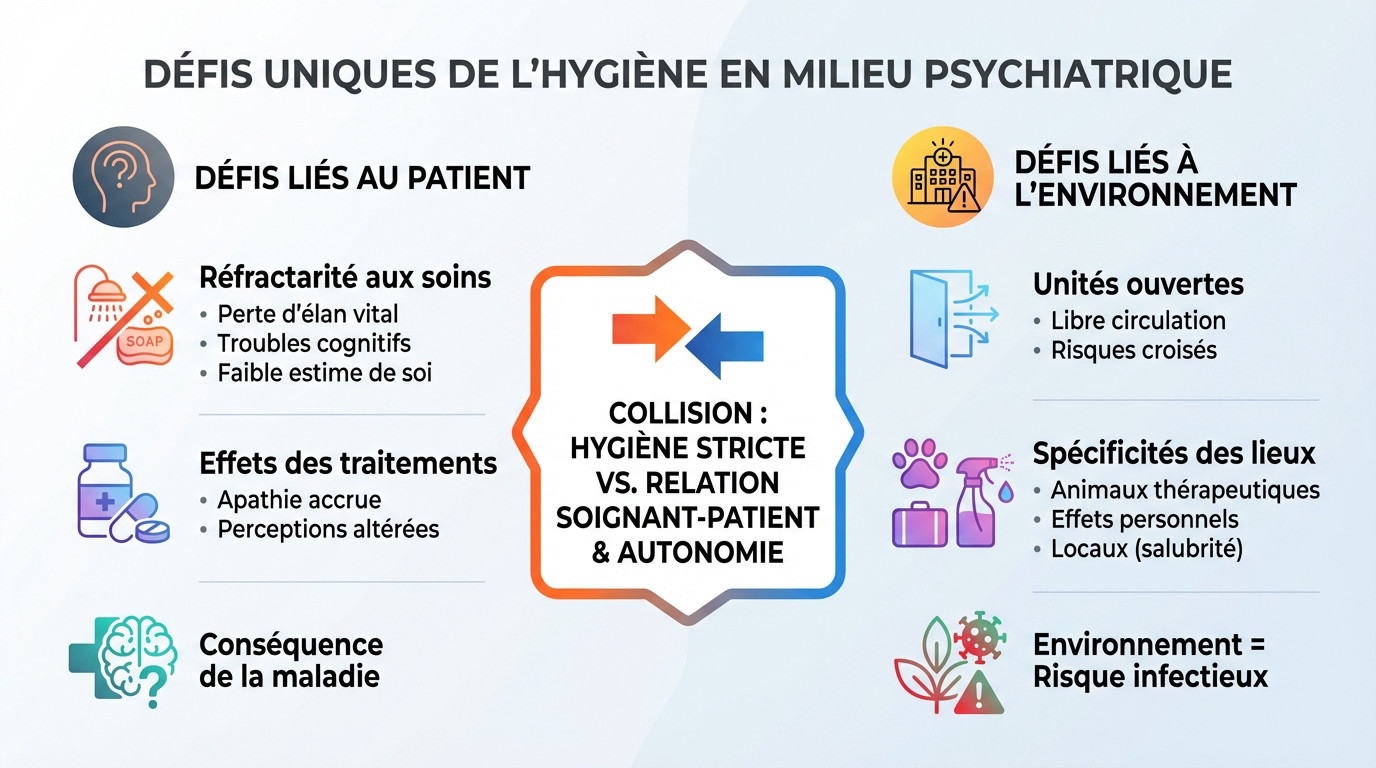
Les défis uniques de l’hygiène en psychiatrie
Quand la pathologie s’oppose à la propreté
Le premier obstacle reste souvent le patient lui-même. Une forte réfractarité aux soins d’hygiène s’installe à cause de symptômes lourds. La perte d’élan vital et les troubles cognitifs bloquent la planification. Une mauvaise estime de soi fige l’action.
Les effets secondaires des traitements antipsychotiques alourdissent encore le tableau clinique. Ils aggravent souvent l’apathie ou modifient les perceptions sensorielles. patient devient alors totalement indifférent à son hygiène corporelle.
Cette situation n’est jamais un choix, mais bien une conséquence directe et brutale de la maladie mentale. Cela complique terriblement l’approche soignante au quotidien.
Un environnement qui complique la donne
La structure des services psychiatriques favorise les échanges. Ce sont souvent des unités ouvertes encourageant la libre circulation des malades. Ces contacts directs et multiples augmentent drastiquement les risques de transmission croisée.
Il faut gérer la présence d’animaux thérapeutiques et les effets personnels des patients. Les locaux doivent pourtant garantir des conditions d’hygiène et de salubrité satisfaisantes. C’est un défi constant face à la vétusté.
L’environnement thérapeutique est pensé pour le bien-être psychique. Mais il peut devenir, paradoxalement, un vecteur redoutable de risque infectieux.
En psychiatrie, les règles d’hygiène strictes peuvent entrer en collision directe avec les fondements de la relation soignant-patient et l’objectif d’autonomie du malade.
Concilier soin relationnel et précautions infectieuses
Naviguer entre ces injonctions demande du doigté : maintenir un lien thérapeutique fort tout en appliquant des mesures sanitaires strictes, sans que l’un ne sabote l’autre.
L’isolement : une double contrainte
L’isolement infectieux vise à contenir une épidémie, tandis que l’isolement psychiatrique reste un acte de soin encadré. Cette dualité crée un conflit opérationnel, car les deux logiques s’entrechoquent.
Pour un patient en détresse, la mise à l’écart géographique ressemble souvent à une punition. Ce sentiment d’abandon risque d’anéantir brutalement les efforts thérapeutiques engagés.
Il faut impérativement trouver un équilibre pour protéger la communauté sans détériorer l’état mental du patient concerné.
Adapter les protocoles sans trahir la confiance
La solution réside dans l’adaptation intelligente des règles au contexte clinique. La communication reste le levier principal pour susciter l’adhésion, là où la rigidité échoue.
L’hygiène des mains gagne ainsi à être encouragée par la pédagogie. Même les 5 moments clés de l’hygiène des mains s’intègrent dans cette démarche verbalisée.
| Mesure d’hygiène | Application standard (MCO) | Adaptation spécifique (Psychiatrie) |
|---|---|---|
| Hygiène des mains | Friction hydro-alcoolique systématique | Approche pédagogique, verbalisation, SHA en zones sécurisées. |
| Port de gants | Systématique (liquides biologiques) | Utilisation raisonnée pour éviter la barrière relationnelle, explication du geste. |
| Entretien des locaux | Bio-nettoyage quotidien standardisé | Implication du patient (objectif thérapeutique), protocoles adaptés. |
| Gestion des déchets | Tri rigoureux des DASRI | Contenants sécurisés hors de portée (risques d’auto-agressivité). |
Des stratégies concrètes pour le personnel soignant
L’adaptation des protocoles reste purement théorique sans des équipes parfaitement préparées et des outils de suivi pertinents sur le terrain.
La formation, pierre angulaire de la prévention
La formation initiale en psychiatrie privilégie souvent le relationnel au détriment de l’hygiène hospitalière pure. Ce décalage crée des risques infectieux évitables au quotidien. Il faut combler cette lacune par des programmes adaptés. La formation continue devient alors une nécessité absolue.
Cette montée en compétence ne doit pas exclure le rôle du personnel non médical. Ces agents partagent le quotidien des patients et leur environnement immédiat. Leur implication reste souvent sous-estimée malgré leur présence constante.
Une politique coordonnée de maîtrise du risque infectieux doit être portée par la direction. Sans cet appui institutionnel, les initiatives de terrain finissent par échouer.
Mettre en place une surveillance ciblée et efficace
Vouloir tout surveiller en psychiatrie est une utopie coûteuse et inefficace. Il est préférable d’adopter une stratégie de surveillance ciblée. Les unités de géronto-psychiatrie représentent souvent la priorité majeure. Les séjours de longue durée nécessitent aussi cette vigilance.
L’évaluation des actions repose sur le suivi rigoureux de données fiables. Vous devez utiliser des indicateurs qualité en hygiène hospitalière spécifiques au contexte psychiatrique. Cela permet d’ajuster les protocoles rapidement.
Les 3 piliers d’une surveillance adaptée :
- Identifier les zones à risque : Cibler les unités de géronto-psychiatrie, les services de longue durée et les cabinets de soins somatiques (dentaires).
- Définir des alertes claires : Mettre en place un dispositif simple pour signaler rapidement tout début d’épidémie (gale, gastro-entérite).
- Évaluer les pratiques : Mener des audits réguliers sur des points précis comme l’hygiène des mains ou le nettoyage des surfaces.
L’hygiène de vie du patient, un levier de rétablissement
Au-delà des murs de l’hôpital, l’hygiène est aussi une affaire personnelle. C’est en redonnant au patient les clés de sa propre hygiène de vie qu’on agit durablement sur sa santé globale.
Dépasser les obstacles à l’hygiène personnelle
L’éducation thérapeutique du patient (ETP) s’impose comme une solution de fond indispensable. Elle force la prise de conscience sur l’impact réel de l’hygiène. Le patient voit enfin le lien avec sa qualité de vie. C’est le début du rétablissement.
L’approche doit rester pratique, via des ateliers sur l’alimentation ou le soin du corps. On apprend concrètement à entretenir un environnement sain.
- Troubles cognitifs : Difficultés de planification, de mémoire et d’organisation.
- Symptômes négatifs : Perte d’intérêt et d’élan vital (avolition, anhédonie).
- Mauvaise estime de soi : Sentiment de ne pas « mériter » de prendre soin de soi.
- Précarité sociale et économique : Manque de ressources pour acheter des produits d’hygiène ou une alimentation saine.
Prévenir les risques viraux spécifiques
Il faut aborder sans détour le sujet sensible des comorbidités. La population suivie en psychiatrie reste très exposée aux conduites à risque. La toxicomanie fait grimper la prévalence des hépatites virales et du VIH. Les chiffres ne mentent pas.
La prévention et le dépistage de ces infections doivent s’intégrer à la démarche d’hygiène globale. Ignorer ce risque serait une erreur.
La population psychiatrique, parfois jeune et en situation de précarité, présente un risque de séropositivité accru, transformant l’hygiène en un véritable enjeu de santé publique.
L’hygiène en milieu psychiatrique exige une adaptation constante des protocoles standards. Au-delà de la simple application de règles, la sécurité sanitaire repose sur la formation des équipes et l’adhésion du patient via l’éducation thérapeutique. Concilier soin relationnel et précautions infectieuses constitue ainsi un levier indispensable pour un rétablissement durable.
FAQ
Quelles sont les règles d’hygiène prioritaires en milieu psychiatrique ?
En psychiatrie, les règles d’hygiène s’articulent principalement autour de la prévention du risque infectieux tout en respectant la liberté de circulation des patients. L’hygiène des mains par friction hydro-alcoolique (FHA) demeure la mesure fondamentale pour le personnel, avant et après tout contact, afin de limiter la transmission croisée dans ces unités souvent ouvertes.
Il est également primordial d’assurer une hygiène environnementale rigoureuse, notamment concernant l’entretien des locaux et la gestion des animaux thérapeutiques qui peuvent être vecteurs de zoonoses. Ces règles doivent être appliquées avec pédagogie pour ne pas entraver l’alliance thérapeutique nécessaire aux soins.
Comment adapter les précautions standard d’hygiène aux soins en santé mentale ?
L’application des précautions standard, telles que le port de gants ou de masques, nécessite une adaptation pour ne pas effrayer le patient ou créer une distance relationnelle nuisible. Le port de gants doit être strictement réservé aux situations à risque de contact avec des liquides biologiques et non systématisé pour le simple contact social ou l’accompagnement.
L’hygiène des mains doit être privilégiée et expliquée au patient. L’utilisation de solutions hydro-alcooliques est encouragée, mais les distributeurs doivent être placés dans des zones sécurisées ou sous surveillance pour éviter les risques d’ingestion accidentelle ou volontaire par des patients fragiles.
Quels sont les principaux types d’hygiène à surveiller en psychiatrie ?
Trois types d’hygiène requièrent une vigilance constante : l’hygiène corporelle du patient, souvent altérée par la pathologie (incurie, apathie) ; l’hygiène de l’environnement, qui inclut la propreté des chambres et des espaces communs favorisant les interactions ; et l’hygiène des soins, concernant les actes techniques (prélèvements, injections) ou les soins somatiques.
Une attention particulière est aussi portée à l’hygiène de vie globale. Cela comprend la gestion du linge, l’alimentation et la prévention des risques liés à la vie en collectivité, comme les épidémies de gale ou de gastro-entérite, fréquentes dans ces structures.
Dans quelle mesure l’hygiène corporelle influence-t-elle l’état de santé mentale ?
L’hygiène corporelle est intimement liée à l’estime de soi et à l’image corporelle, deux composantes souvent dégradées chez les patients souffrant de troubles psychiques. La négligence de l’hygiène est fréquemment un symptôme de la maladie elle-même (syndrome négatif de la schizophrénie, dépression sévère), marquant une perte d’élan vital.
À l’inverse, la réappropriation des soins d’hygiène constitue un levier thérapeutique puissant. Elle favorise le rétablissement en améliorant le bien-être physique, en facilitant la resocialisation et en redonnant au patient une dignité essentielle à son équilibre psychique.
Qu’entend-on par hygiène de vie dans le cadre de l’éducation thérapeutique ?
L’hygiène de vie en psychiatrie dépasse la simple propreté pour englober l’ensemble des habitudes influençant la santé physique et mentale, comme le sommeil, l’alimentation et l’activité physique. Dans le cadre de l’éducation thérapeutique du patient (ETP), ces aspects sont travaillés pour contrer les effets secondaires des traitements (prise de poids) et les risques cardiovasculaires accrus.
L’objectif est d’aider le patient à structurer son quotidien et à adopter des comportements sains. Cela permet de stabiliser les troubles de l’humeur, d’améliorer les capacités cognitives et de renforcer l’autonomie, participant ainsi activement au processus de réhabilitation psychosociale.



