L’essentiel à retenir : les nouvelles recommandations 2025 ajustent les seuils techniques et priorisent les molécules à tester pour contrer l’antibiorésistance. Cette révision stratégique permet d’optimiser le diagnostic des souches complexes, comme Acinetobacter, et garantit un usage raisonné des antibiotiques critiques. Ces mesures s’inscrivent directement dans le plan pluriannuel de santé publique pour sauvegarder l’efficacité des traitements actuels.
La fiabilité de vos diagnostics dépend désormais de votre maîtrise des nouvelles recommandations antibiotiques critiques applicables en 2025. Cet article détaille les révisions de seuils du CA-SFM et les protocoles de stratification pour mettre vos analyses en conformité avec les standards actuels. Vous accéderez aux outils méthodologiques nécessaires pour sécuriser vos rendus d’antibiogrammes et préserver l’efficacité de l’arsenal thérapeutique.
- Les ajustements techniques du CA-SFM / EUCAST pour 2025
- Une nouvelle stratification du risque : l’approche AARN 2025
- Ce qui change concrètement pour les bactéries cibles
- L’impact stratégique sur la lutte contre l’antibiorésistance
Les ajustements techniques du CA-SFM / EUCAST pour 2025
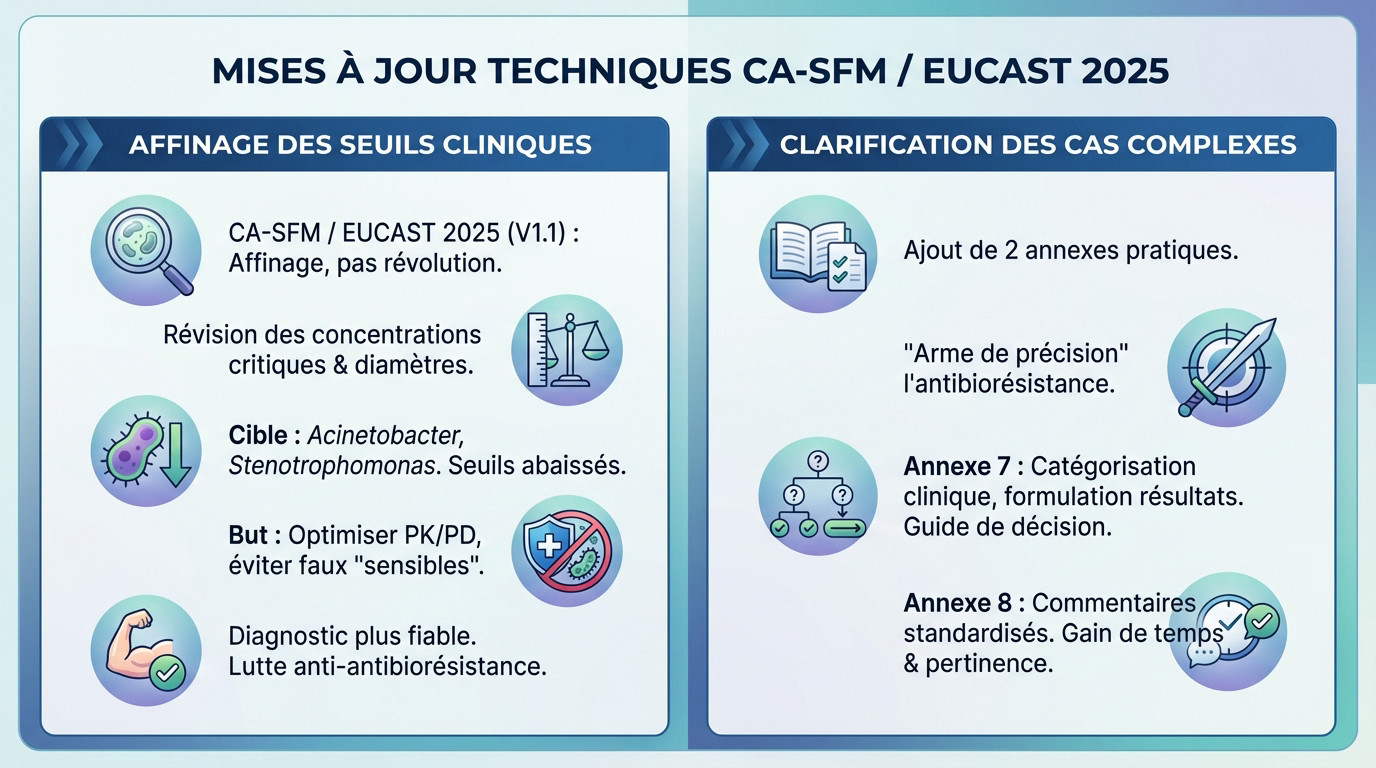
Un affinage des seuils pour une meilleure prédiction clinique
La version V1.1 du CA-SFM / EUCAST 2025 affine l’existant sans tout bouleverser. Les experts ont révisé les concentrations critiques et les diamètres avec une précision chirurgicale. L’objectif est de coller aux réalités cliniques actuelles.
Cet ajustement cible spécifiquement des bactéries comme Acinetobacter et Stenotrophomonas. Les concentrations de plusieurs molécules sont revues à la baisse pour atteindre les cibles PK/PD. On évite ainsi de classer « sensible » une souche vouée à l’échec thérapeutique. C’est une sécurité indispensable.
Ces changements techniques garantissent un diagnostic plus fiable au quotidien. C’est la pierre angulaire de notre lutte contre l’antibiorésistance.
De nouvelles annexes pour clarifier les cas complexes
L’ajout de deux annexes pratiques change la donne pour les laboratoires. Elles fournissent des outils concrets aux biologistes et cliniciens pour les situations atypiques. On sort du flou pour aller vers du décisionnel.
Ces nouvelles recommandations ne sont pas un simple ajustement technique ; elles représentent une arme de précision dans la course contre la montre face à l’antibiorésistance galopante.
- Annexe 7 : Précise la catégorisation clinique et la formulation des résultats pour les cas particuliers, un vrai guide de décision.
- Annexe 8 : Propose des commentaires standardisés qui peuvent remplacer la réalisation de l’antibiogramme dans certaines situations bien définies, un gain de temps et de pertinence.
Une nouvelle stratification du risque : l’approche AARN 2025
Au-delà des ajustements techniques européens, d’autres approches, comme celle des Recommandations Nationales Algériennes, proposent une réorganisation stratégique de l’arsenal thérapeutique.
Classer les antibiotiques pour mieux les préserver
La grande nouveauté des recommandations AARN 2025 réside dans une classification pragmatique des antibiotiques à tester en quatre catégories distinctes.
L’idée est de ne plus tout tester et tout rendre systématiquement. Cette hiérarchisation vise à guider le prescripteur et à réserver les molécules les plus précieuses aux situations qui le justifient vraiment, notamment face à des bactéries hautement résistantes (BHRe).
- Première intention : testés et rendus en routine.
- Rendus conditionnels : testés mais rendus uniquement si résistance aux premières intentions.
- Haut risque : rendus pour les cas suspects de BHRe ou toto-résistance.
- Usage diagnostique : testés pour détection de mécanismes, mais jamais rendus au clinicien.
L’impact direct sur l’antibiogramme de routine
Voyons ce que cette nouvelle classification change concrètement. Pour les Enterobacterales par exemple, l’ampicilline reste en première ligne, mais les carbapénèmes (imipénème, méropénème) ne seront rapportés qu’en cas de besoin avéré. C’est la fin du « café gourmand » de l’antibiogramme.
Cette approche, bien que s’inspirant de l’EUCAST, s’en distingue volontairement. Elle s’appuie sur des avis d’experts et des recommandations thérapeutiques françaises (SPILF, HAS) pour s’adapter au contexte local.
L’enjeu n’est plus seulement de savoir si une bactérie est sensible, mais de guider la prescription vers l’option la plus juste et la plus durable pour tous.
Ce qui change concrètement pour les bactéries cibles
Focus sur les Enterobacterales et les Staphylocoques
Regardons d’abord les Enterobacterales. Le CA-SFM 2025 intègre de nouvelles règles d’interprétation pour l’association pipéracilline-tazobactam. L’idée est de mieux repérer les souches hyperproductrices de céphalosporinases, un mécanisme de résistance fréquent qui complique sérieusement la donne.
Pour les Staphylocoques, la vigilance se porte ailleurs. Les experts ont revu la méthode de détermination des CMI aux glycopeptides. La formulation a été nettement clarifiée pour éliminer les erreurs d’interprétation courantes au laboratoire.
Cette précision accrue a un but unique. Elle permet d’éviter les échecs thérapeutiques et l’escalade dangereuse vers des antibiotiques critiques de dernier recours.
Synthèse des modifications clés par groupe bactérien
Voici un résumé des ajustements les plus significatifs pour les praticiens. Ce tableau offre une vue d’ensemble rapide des changements techniques à intégrer immédiatement dans vos routines de laboratoire.
| Groupe Bactérien | Antibiotique(s) concerné(s) | Nature de la modification 2025 |
|---|---|---|
| Enterobacterales | Pipéracilline-tazobactam | Ajout de règles d’interprétation (hyperproduction de céphalosporinases) |
| Acinetobacter / Stenotrophomonas | Plusieurs molécules | Baisse des concentrations critiques pour mieux coller aux cibles PK/PD |
| Staphylocoques | Glycopeptides | Révision des instructions pour la détermination des CMI |
| Entérocoques / Streptocoques | Bêta-lactamines | Changements importants des valeurs critiques et des règles d’interprétation |
L’impact stratégique sur la lutte contre l’antibiorésistance
Un alignement nécessaire face à une menace mondiale
Ces directives ne sortent pas de nulle part, elles répondent frontalement à l’urgence de l’antibiorésistance, un fléau capable de provoquer 10 millions de morts par an d’ici 2050. Chaque ajustement de seuil compte désormais. On ne peut plus ignorer cette réalité statistique effrayante.
Ces mises à jour s’ancrent directement dans le plan pluriannuel français 2022-2025. Nous devons sécuriser l’efficacité des molécules actuelles, surtout quand la France reste une grosse consommatrice en Europe. L’impératif de préserver les antibiotiques essentiels devient donc une priorité absolue pour les soignants.
Vers un usage plus raisonné en milieu hospitalier
Ces recommandations constituent un levier puissant pour renforcer le bon usage au quotidien. Elles offrent des arguments scientifiques solides justifiant une prescription plus ciblée. On valide ainsi des durées de traitement raccourcies.
En milieu hospitalier, cela permet un meilleur accompagnement des équipes médicales. L’objectif vise à consolider un usage raisonné des antibiotiques, en vérifiant la pertinence de chaque ordonnance. On s’assure que toute prescription d’un antibiotique critique est légitime.
Bref, ces nouvelles règles ne sont pas une contrainte administrative. Elles agissent comme une aide à la décision pour protéger notre arsenal thérapeutique précieux.
L’application rigoureuse des référentiels 2025 constitue un levier essentiel pour la santé publique. Au-delà des ajustements techniques, cette stratégie vise à sécuriser chaque prescription face à l’urgence de l’antibiorésistance. Intégrez ces nouvelles directives dès maintenant : elles garantissent la pérennité de nos traitements et la sécurité des patients.
FAQ
Quelles sont les principales modifications techniques apportées par le CA-SFM / EUCAST en 2025 ?
La version 2025 (V1.1) du référentiel se caractérise par un affinage des seuils plutôt que par une refonte totale. Les concentrations critiques et les diamètres ont été révisés, notamment pour des bactéries comme Acinetobacter et Stenotrophomonas, afin de mieux correspondre aux réalités pharmacocinétiques et pharmacodynamiques (PK/PD). L’objectif est d’éviter de classer comme « sensibles » des souches qui risquent de ne pas répondre efficacement au traitement in vivo.
Comment la nouvelle classification AARN 2025 hiérarchise-t-elle les antibiotiques ?
L’approche AARN 2025 introduit une stratification du risque en classant les antibiotiques en quatre catégories distinctes : les molécules de première intention (rendues systématiquement), les rendus conditionnels (uniquement en cas de résistance aux premiers), les antibiotiques à haut risque (réservés aux suspicions de BHRe) et ceux à usage purement diagnostique. Cette méthode vise à rationaliser la prescription en ne proposant les molécules critiques que lorsque la situation clinique l’exige absolument.
Quels sont les changements spécifiques pour les Enterobacterales et les Staphylocoques ?
Pour les Enterobacterales, de nouvelles règles d’interprétation ciblent l’association pipéracilline-tazobactam afin de mieux détecter les souches hyperproductrices de céphalosporinases. Concernant les Staphylocoques, les recommandations clarifient la détermination des Concentrations Minimales Inhibitrices (CMI) pour les glycopeptides. Ces précisions techniques sont essentielles pour prévenir les échecs thérapeutiques et limiter l’utilisation inappropriée d’antibiotiques de dernier recours.
Quel est le rôle des nouvelles annexes 7 et 8 du référentiel 2025 ?
Ces annexes ont été ajoutées pour fournir une aide à la décision concrète aux biologistes. L’Annexe 7 détaille la catégorisation clinique et la formulation des résultats pour les cas complexes, agissant comme un guide d’interprétation. L’Annexe 8, quant à elle, propose des commentaires standardisés permettant, dans certaines situations bien définies, de remplacer la réalisation technique de l’antibiogramme, optimisant ainsi le temps et la pertinence du rendu.
En quoi ces nouvelles recommandations contribuent-elles à la lutte contre l’antibiorésistance ?
Ces directives s’inscrivent directement dans une stratégie de préservation des antibiotiques critiques. En affinant les seuils de sensibilité et en hiérarchisant le rendu des résultats, elles permettent de limiter l’exposition inutile aux molécules à large spectre. Cela favorise un usage plus raisonné en milieu hospitalier, retardant ainsi l’émergence de résistances et prolongeant l’efficacité des traitements actuels face à la menace grandissante des bactéries multi-résistantes.



