Ce qu’il faut retenir : véritable pivot de la sécurité sanitaire, le cadre de santé transforme les protocoles théoriques en réflexes opérationnels au lit du patient. En orchestrant la formation et la surveillance des pratiques, il garantit une barrière efficace contre les risques infectieux. Ce leadership opérationnel s’avère décisif pour protéger le patient hospitalisé sur vingt concerné par une infection nosocomiale.
Face à la persistance des risques infectieux en milieu hospitalier, l’implication directe des cadres de santé prévention ias constitue le véritable rempart pour garantir la sécurité optimale des patients au sein des services de soins. Cette analyse détaille précisément comment ces professionnels orchestrent la lutte quotidienne contre les transmissions croisées, en transformant les normes théoriques en réflexes opérationnels immédiats pour chaque soignant de l’équipe. Vous découvrirez les leviers managériaux concrets et les méthodes de supervision qui permettent d’instaurer une vigilance collective durable, réduisant ainsi drastiquement les incidents graves liés aux soins.
- Le cadre de santé au cœur de l’action : de la procédure à la pratique
- Plus qu’un formateur, un diffuseur de la culture de sécurité
- Le pivot institutionnel : faire le lien entre le terrain et la stratégie
- Une vision à 360° : intégrer la prévention des ias dans la gestion globale des risques
Le cadre de santé au cœur de l’action : de la procédure à la pratique
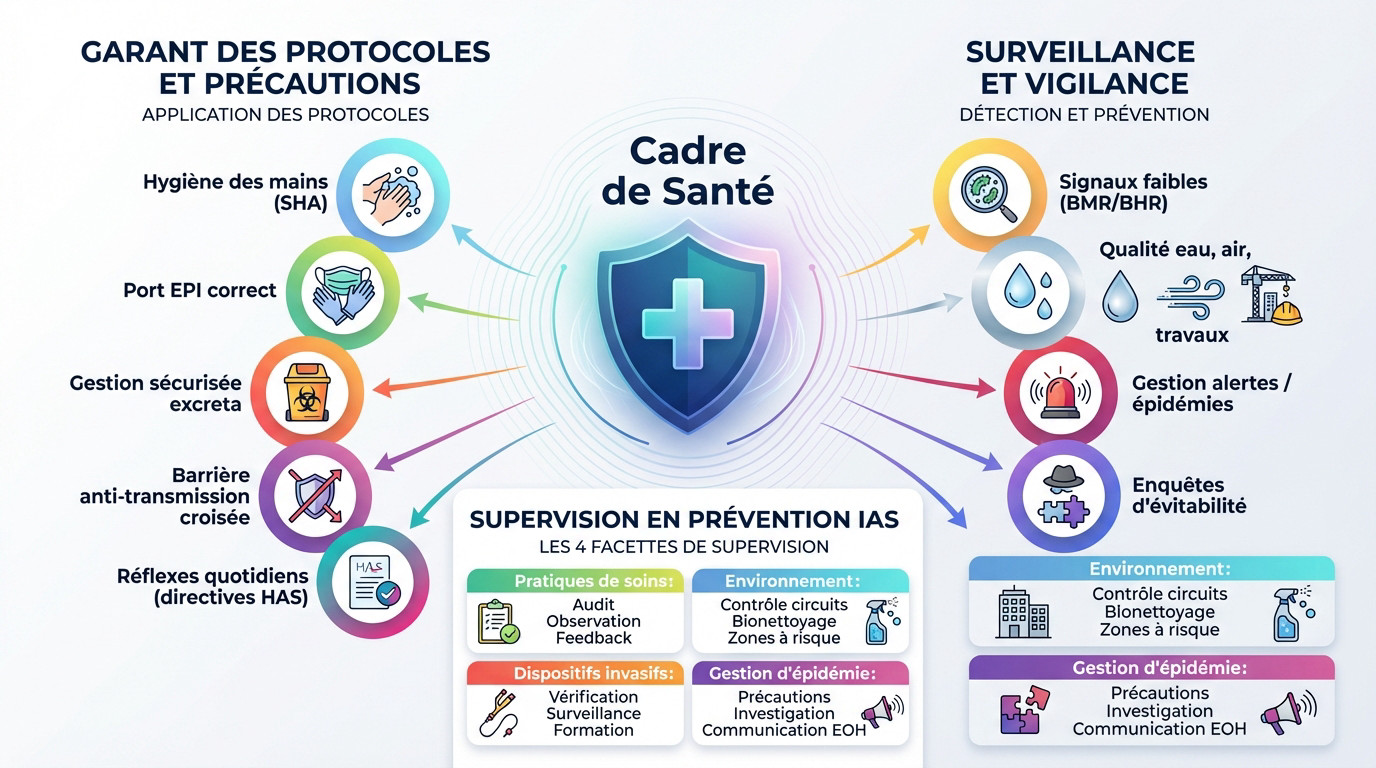
Garant des protocoles et des précautions
Les protocoles ne servent à rien s’ils restent théoriques. Le cadre garantit qu’ils s’appliquent concrètement au lit du patient, transformant la règle écrite en action réelle.
Il supervise l’hygiène des mains (SHA) et le port des EPI. Ces gestes simples restent la meilleure barrière contre la transmission croisée, selon les directives de la Haute Autorité de Santé.
Sa présence ancre ces réflexes au quotidien pour les équipes.
L’œil de la surveillance et de la vigilance
Le cadre prévient l’incident en traquant les signaux faibles, ciblant notamment les Bactéries Multi-Résistantes (BMR).
Sa vigilance couvre aussi l’environnement : surveillance de l’eau, de l’air et suivi des risques lors de travaux.
En cas d’alerte, il mène les enquêtes d’évitabilité pour comprendre les défaillances. C’est un travail de détective pour protéger les patients et le personnel.
| Domaine de supervision | Actions concrètes du cadre de santé |
|---|---|
| Pratiques de soins | Audits (mains, cathéters), observation directe, feedback aux soignants. |
| Environnement | Contrôle des circuits, validation du bionettoyage, surveillance zones à risque. |
| Dispositifs invasifs | Vérification des poses, surveillance des points de ponction, formation aseptique. |
| Gestion d’épidémie | Déclenchement des précautions, investigation, lien avec l’équipe opérationnelle d’hygiène (EOH). |
Plus qu’un formateur, un diffuseur de la culture de sécurité
Mais le rôle du cadre ne se limite pas à la surveillance. Pour que la prévention soit efficace, il doit aussi incarner et transmettre une véritable culture de la sécurité.
Déployer des formations qui marquent les esprits
Oubliez la formation comme simple obligation administrative. Pour le cadre, c’est un levier stratégique. Il anime des sessions ancrées dans la réalité du terrain, loin des théories indigestes.
Son action vise à former les soignants à la prévention des infections, mais aussi à repérer les talents. Il accompagne les « référents IAS » dans les services, ses porte-paroles indispensables au quotidien.
L’objectif est limpide : rendre chaque membre de l’équipe autonome et responsable face au risque infectieux.
Objectifs clés des formations pilotées par le cadre de santé :
- Maîtriser le cadre réglementaire et la certification HAS.
- Appliquer les précautions standard et complémentaires face aux BMR.
- Utiliser les outils d’évaluation des risques (audits, scénarios).
- bon usage des antibiotiques contre l’antibiorésistance.
Animer et incarner la prévention au quotidien
Pourtant, la formation seule ne suffit pas. Le rôle du cadre est aussi d’animer cette culture de sécurité.
Il le fait par l’exemplarité, le coaching et le débriefing après incident. Ce n’est pas un contrôleur qui sanctionne, mais un mentor qui accompagne ses équipes.
Cette posture de leader positif maintient une vigilance constante. Elle dédramatise les erreurs pour en faire des opportunités d’apprentissage collectif, plutôt que des échecs.
Le leadership du cadre de santé ne se mesure pas aux protocoles qu’il écrit, mais à sa capacité à transformer la contrainte de l’hygiène en une fierté partagée par toute son équipe.
Le pivot institutionnel : faire le lien entre le terrain et la stratégie
Collaborer avec les instances locales et régionales
Le cadre de santé s’impose comme l’interface vitale entre son service de soins et les différentes instances décisionnelles. Il ne reste jamais isolé dans sa pratique quotidienne. Il est un membre actif et écouté de l’Équipe Opérationnelle d’Hygiène (EOH). Il siège également au CLIN (Comité de Lutte contre les Infections Nosocomiales) lorsque cette structure existe encore.
Son rôle de transmission est fondamentalement bidirectionnel pour l’hôpital. Il fait remonter les difficultés concrètes et les besoins du terrain vers la direction. À l’inverse, il décline la stratégie nationale et régionale en actions tangibles pour ses équipes.
Il collabore étroitement avec les experts des CPias (Centres de Prévention des Infections associées aux Soins). C’est une de leurs missions clés pour garantir une sécurité optimale.
Piloter la conformité pour la sécurité de tous
Le cadre prépare ses équipes avec une grande rigueur aux visites de certification de la Haute Autorité de Santé (HAS). C’est un enjeu majeur et souvent stressant pour l’établissement. La réussite collective dépend de cette préparation minutieuse.
Une infection associée aux soins survenant chez un patient sur vingt hospitalisés représente un défi constant, où la rigueur du cadre de santé est notre meilleure ligne de défense.
Il est responsable de la collecte des preuves et prépare les soignants aux audits. Cette démarche constitue un levier clé pour une prévention proactive et l’amélioration continue. Son travail quotidien est la vitrine de la sécurité des soins de l’établissement.
Une vision à 360° : intégrer la prévention des ias dans la gestion globale des risques
Dépasser le risque infectieux : une approche transversale
Le cadre de santé ne se limite pas à l’hygiène stricte. Il se positionne comme un acteur pivot de la Gestion des Risques Associés aux Soins (GRAS), où son expertise en IAS irrigue l’ensemble des processus sécuritaires.
Voyez la rigueur de l’asepsie : elle ne bloque pas uniquement les germes, mais prévient mécaniquement d’autres complications graves lors des gestes techniques.
Cette vision décloisonnée permet de bâtir des ponts solides entre des problématiques de sécurité variées. Cela garantit une cohérence globale indispensable et renforce concrètement la culture de sécurité au sein de l’établissement.
- Prévention des Accidents d’Exposition au Sang (AES).
- Sécurisation de l’utilisation des dispositifs médicaux invasifs (cathéters, sondes).
- Maîtrise du risque médicamenteux lié aux antibiotiques.
- Contribution à la protection de la santé du personnel non médical exposé aux risques.
Évaluer pour progresser : le pilotage par les données
On ne peut améliorer ce qu’on ne mesure pas. Le cadre s’appuie sur des indicateurs de qualité et de sécurité des soins (IQSS) factuels pour objectiver les pratiques réelles et identifier sans détour les axes de progrès.
Il surveille des métriques précises : le taux de consommation de produits hydro-alcooliques (ICSHA), le taux de vaccination du personnel ou encore la prévalence des IAS dans le service.
Ces données ne sanctionnent pas, elles orientent l’action via ces indicateurs de qualité en hygiène hospitalière.
Véritable clé de voûte du dispositif, le cadre de santé orchestre la prévention des infections associées aux soins avec rigueur. En reliant la stratégie institutionnelle à la réalité du terrain, il garantit la sécurité des patients. Son engagement transforme ainsi les protocoles sanitaires en une culture de vigilance partagée par toute l’équipe.
FAQ
Qu’est-ce qu’une Infection Associée aux Soins (IAS) ?
Une Infection Associée aux Soins (IAS) désigne une infection qui survient au cours ou à la suite d’une prise en charge diagnostique, thérapeutique ou palliative, alors qu’elle n’était ni présente ni en incubation au début des soins. Elle représente un enjeu majeur de sécurité sanitaire que les cadres de santé s’attachent à prévenir par l’application rigoureuse des protocoles.
Quelles sont les infections nosocomiales les plus fréquentes ?
Les données épidémiologiques identifient quatre catégories principales d’infections en établissement de santé. Il s’agit, par ordre de fréquence, des infections urinaires, des infections respiratoires, des infections du site opératoire et des bactériémies souvent liées aux dispositifs veineux.
Quels sont les piliers fondamentaux de la prévention des IAS ?
La prévention repose essentiellement sur le respect des précautions standard, qui incluent l’hygiène des mains par friction hydro-alcoolique, le port adapté des Équipements de Protection Individuelle (EPI) et la gestion des excreta. À cela s’ajoutent le bionettoyage de l’environnement et le respect strict de l’asepsie lors des actes invasifs.
Quel est le rôle de l’Équipe Opérationnelle d’Hygiène (EOH) ?
L’Équipe Opérationnelle d’Hygiène est une structure experte pluridisciplinaire chargée de définir et de piloter la stratégie de lutte contre le risque infectieux. Elle collabore étroitement avec les cadres de santé pour former les équipes, surveiller les indicateurs de qualité et garantir l’application des mesures de prévention sur le terrain.
Quels sont les principaux risques infectieux surveillés dans les soins ?
La surveillance s’articule autour de trois axes majeurs : le risque de transmission croisée, notamment de Bactéries Multi-Résistantes (BMR), le risque lié aux procédures invasives (comme la pose de cathéters) et le risque environnemental (eau, air, surfaces). Le cadre de santé coordonne cette vigilance pour assurer la sécurité des patients et du personnel.



