Pour aller à l’essentiel : la checklist IAS moderne dépasse le simple reporting pour s’aligner sur les indicateurs de résultats IQSS. Cet outil de pilotage intègre désormais l’antibiogouvernance et la surveillance clinique pour sécuriser le parcours patient. L’adoption de ce modèle complet assure la conformité lors de la certification tout en ancrant une culture de sécurité durable au sein des équipes.
Face à la densité des protocoles et l’évolution permanente des exigences de la Haute Autorité de Santé, l’élaboration d’une checklist IAS hôpitaux rigoureuse constitue souvent une source d’anxiété majeure pour les équipes soignantes. Notre modèle complet synthétise les impératifs réglementaires actuels, intégrant les nouveaux standards IQSS pour vous offrir une méthodologie claire et directement applicable au sein de vos services. Vous accéderez ici à des grilles d’évaluation précises et des stratégies éprouvées pour sécuriser chaque étape du parcours de soins, garantissant ainsi une maîtrise optimale du risque infectieux et une conformité sans faille.
- Au-delà du reporting : les nouveaux piliers de votre checklist ias
- Structurer votre démarche : le rôle central du pilotage organisationnel
- Le modèle de checklist ias : le socle stratégique et gouvernance
- Le cœur du réacteur : la checklist opérationnelle des bonnes pratiques
- Maîtriser l’antibiogouvernance : un volet à part entière de votre checklist
- Mesurer pour progresser : la surveillance et le reporting dans votre checklist
- Adapter la checklist : créer un outil modulable pour vos services
- Au-delà de la checklist : instaurer une véritable culture de sécurité
Au-delà du reporting : les nouveaux piliers de votre checklist ias
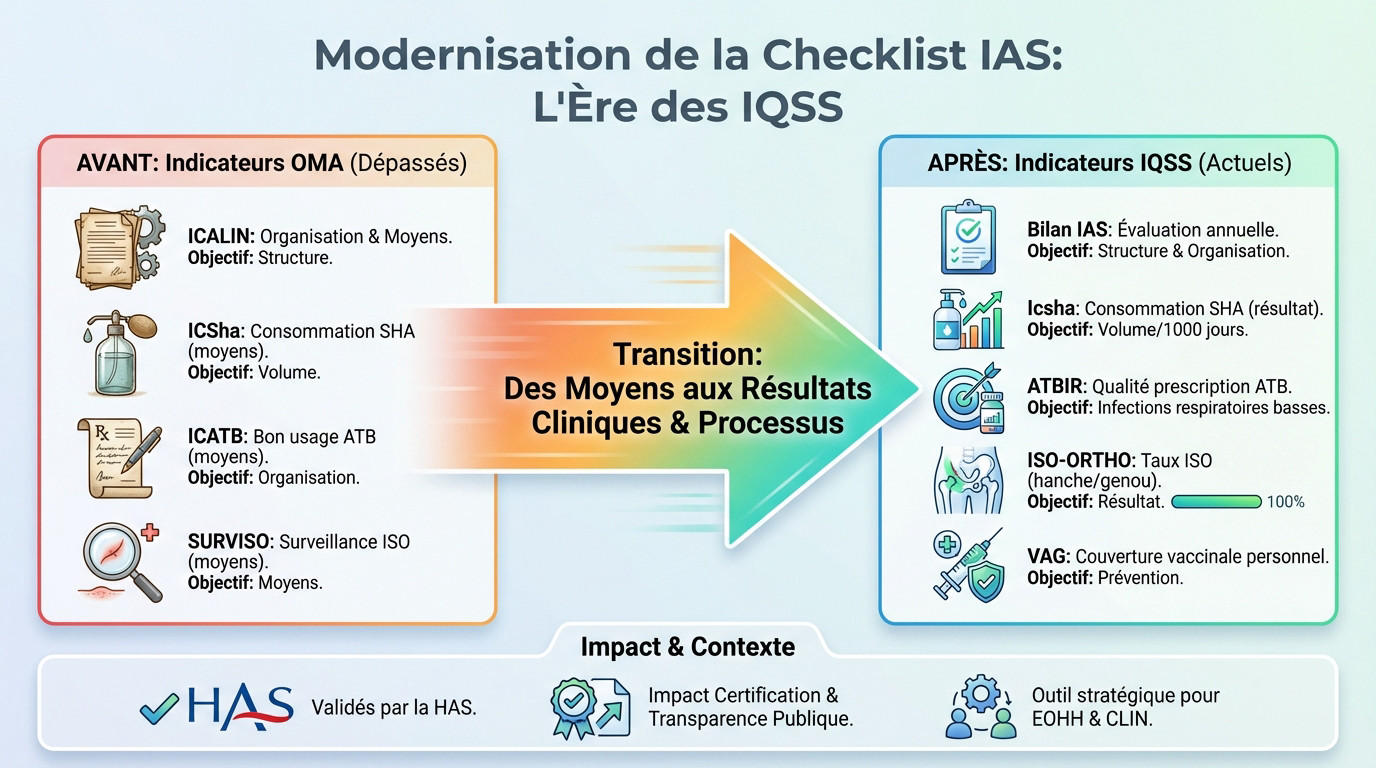
L’abandon des anciens indicateurs oma : pourquoi votre checklist doit évoluer
Oubliez les vieux réflexes rassurants. Les indicateurs historiques comme ICALIN ou ICATB sont désormais dépassés. Ils se concentraient essentiellement sur les moyens déployés et l’organisation administrative, sans vraiment scruter les résultats cliniques.
S’accrocher à ces vieilles métriques, c’est un peu comme piloter votre établissement en regardant uniquement dans le rétroviseur. La prévention moderne des IAS exige aujourd’hui une pertinence clinique bien plus directe.
Une checklist IAS hôpitaux efficace ne peut plus se baser sur ce modèle obsolète. Elle doit intégrer les nouvelles exigences pour réellement mesurer l’impact sur la sécurité des patients. C’est un changement de philosophie radical, pas juste un nouveau formulaire.
Les iqss : le nouveau standard de la has pour la prévention des ias
Voici la nouvelle donne : les Indicateurs de Qualité et de Sécurité des Soins (IQSS) s’imposent comme la référence unique. C’est le standard validé par la Haute Autorité de Santé (HAS) pour moderniser nos pratiques.
Ces indicateurs changent la cible en se focalisant sur les résultats et les processus cliniques. Ils mesurent enfin ce qui compte vraiment pour la sécurité du patient au quotidien.
Prenez note de ces exemples concrets, ce sont les nouveaux IQSS obligatoires : Icsha pour la friction hydro-alcoolique, VAG pour la vaccination, ATBIR pour les antibios et ISO-ORTHO pour le site opératoire. Ces acronymes doivent devenir vos nouveaux repères.
Tableau comparatif : comprendre la transition d’oma vers iqss
Pour y voir clair dans cette jungle d’acronymes, un tableau est souvent la meilleure solution. Il permet de visualiser instantanément le « avant/après » et de comprendre la logique de résultat derrière ce changement majeur.
Ce tableau va aider concrètement les équipes opérationnelles, notamment les EOHH et les CLIN, à mettre à jour leurs outils de suivi et leurs tableaux de bord souvent obsolètes.
Regardez bien ce comparatif ci-dessous. Il illustre le passage d’une logique de moyens administratifs à une exigence de résultats cliniques mesurables, base de toute stratégie de surveillance actuelle.
| Ancien Indicateur (OMA – Obsolet) | Objectif Principal | Nouvel Indicateur (IQSS – Actuel) | Objectif Principal |
|---|---|---|---|
| ICALIN | Organisation de la lutte contre les infections nosocomiales et moyens | Bilan IAS (Questionnaire) | Évaluation structurelle et organisationnelle annuelle |
| ICSha | Consommation de produits hydro-alcooliques (moyens) | Icsha (résultat) | Consommation réelle de SHA (volume/1000 jours d’hospitalisation) |
| ICATB | Bon usage des antibiotiques (moyens/organisation) | ATBIR (processus) | Qualité de la prescription antibiotique pour les infections respiratoires basses |
| SURVISO | Surveillance des infections du site opératoire (moyens) | ISO-ORTHO (résultat) | Taux d’infections du site opératoire pour prothèses de hanche/genou |
| N/A | N/A | VAG (processus) | Couverture vaccinale antigrippale du personnel |
L’impact sur votre certification has et la transparence publique
Attention, ces IQSS ne sont pas juste de la paperasse administrative. Ils constituent un pilier central de la certification des établissements de santé par la HAS. Une mauvaise performance sur ces points précis a des conséquences directes et sévères.
Rappelez-vous aussi que les résultats de ces indicateurs sont publics. Ils influencent directement la réputation de l’établissement et pèsent de plus en plus dans le choix des patients informés.
Votre checklist IAS n’est donc pas un simple outil interne pour l’équipe d’hygiène. C’est un instrument de pilotage stratégique pour garantir la conformité, assurer la qualité des soins et protéger l’image de l’hôpital.
Structurer votre démarche : le rôle central du pilotage organisationnel
Maintenant que le cadre réglementaire est clair, il faut s’attaquer à la machine. Une checklist ne fonctionne que si elle est portée par une structure solide et des responsabilités bien définies.
Le tandem clin/eohh : qui fait quoi ?
Le CLIN (Comité de Lutte contre les Infections Nosocomiales) agit comme le véritable cerveau de votre établissement. C’est cette instance stratégique qui définit, valide et pilote la politique globale de prévention au sein de l’hôpital.
À ses côtés, l’EOHH (Équipe Opérationnelle d’Hygiène Hospitalière) représente le bras armé sur le terrain. Ces experts déploient les protocoles, forment les équipes au quotidien et évaluent les pratiques réelles.
L’un ne va pas sans l’autre. Le CLIN sans l’EOHH reste théorique, tandis que l’EOHH sans le CLIN manque de direction. Votre checklist IAS doit devenir leur outil de travail commun pour aligner la stratégie et la réalité du terrain.
Le leadership de la direction : une condition non négociable
Soyons clairs : sans un soutien visible et constant de la direction, toute initiative sanitaire s’effondre. La lutte contre les IAS doit s’imposer comme une priorité institutionnelle indiscutable, bien au-delà des simples discours de façade.
Ce soutien exige du concret : des budgets débloqués, du personnel dédié et du temps protégé pour les soignants. Les belles paroles ne suffisent pas à endiguer une épidémie ou à sécuriser un service de soins.
La direction doit exiger des comptes, suivre les indicateurs de performance et célébrer les réussites. C’est elle qui donne le ton et prouve que la sécurité des patients n’est jamais une option, mais une obligation absolue pour l’établissement.
La prévention des IAS n’est pas qu’une affaire de spécialistes. C’est une responsabilité partagée, du directeur de l’hôpital à l’agent de service, où chaque maillon de la chaîne est indispensable.
Définir les rôles et responsabilités : la fin des zones grises
Une checklist efficace tranche dans le vif et attribue clairement les responsabilités opérationnelles. Qui surveille les cathéters ? Qui valide l’application des précautions complémentaires ? Qui audite l’hygiène des mains ? L’ambiguïté est l’ennemie de la sécurité.
Cela ne concerne pas uniquement les médecins et infirmiers. Il faut intégrer le rôle du personnel non médical, souvent en première ligne pour le bionettoyage ou la logistique, des vecteurs potentiels trop souvent négligés.
Votre outil ne doit laisser aucune place au doute sur le terrain. Il transforme l’objectif collectif de prévention des IAS en une série de tâches individuelles, claires et mesurables pour chaque intervenant de la chaîne de soins.
Formation et éducation : l’arme la plus puissante
La procédure la plus sophistiquée reste lettre morte si personne ne la maîtrise ou ne la comprend. La formation constitue le socle inébranlable. Sans elle, la checklist n’est qu’un papier administratif sans valeur.
L’apprentissage doit être continu, pratique et ancré dans la réalité de chaque métier. Il est temps d’intégrer des outils numériques pour la formation en hygiène hospitalière pour moderniser l’approche pédagogique.
Votre checklist doit impérativement inclure un volet « Formation » pour valider les acquis. Les nouveaux arrivants sont-ils à jour ? Maîtrise-t-on les dernières précautions d’isolement ? Vérifier la compétence des équipes est un point de contrôle critique en soi.
Le modèle de checklist ias : le socle stratégique et gouvernance
La prévention des IAS est-elle officiellement gravée comme une priorité stratégique absolue de l’établissement ? Vérifiez si cet engagement figure noir sur blanc dans le projet d’établissement. Sans cet écrit formel, l’action reste un vœu pieux.
Existe-t-il un budget spécifiquement alloué et intouchable pour ce programme de prévention ? Sans financement garanti, la stratégie s’effondre. L’argent reste, hélas, le nerf de la guerre.
Le point de la checklist : « La direction communique-t-elle au moins une fois par an sur les objectifs et les résultats en matière d’IAS auprès de tout le personnel ? » (OUI/NON). Si ce n’est pas le cas, l’implication collective échoue.
Axe 1 : leadership et engagement institutionnel
Le point de la checklist : « Un leader clinique (médecin, pharmacien) pour le programme de prévention est-il formellement désigné ? » (OUI/NON). Ce responsable doit posséder l’autorité nécessaire pour imposer les changements difficiles.
Le point de la checklist : « Les rôles et missions de l’EOHH sont-ils décrits précisément dans une fiche de poste/mission validée ? » (OUI/NON). Le flou dans les attributions paralyse souvent l’action concrète.
Le point de la checklist : « Des réunions de coordination formelles entre l’EOHH, le laboratoire de microbiologie et l’équipe d’antibiogouvernance ont-elles lieu à une fréquence définie (ex: mensuelle) ? » (OUI/NON). Ce décloisonnement est vital pour croiser les expertises rapidement.
Axe 2 : structure et responsabilités du programme
Le point de la checklist : « L’établissement garantit-il un accès 24/7 à une expertise en infectiologie ou hygiène (astreinte, protocole d’appel) ? » (OUI/NON). Les bactéries n’attendent pas. Il est fondamental de comprendre les infections associées aux soins pour réagir vite.
Le point de la checklist : « Les résultats de microbiologie (antibiogrammes) sont-ils accessibles en temps réel » (OUI/NON). L’information immédiate sauve des vies.
Le point de la checklist : « L’EOHH dispose-t-elle des outils nécessaires pour mener ses missions (logiciel de surveillance, matériel d’audit) ? » (OUI/NON). On ne combat pas une épidémie avec du papier et un crayon.
Axe 3 : expertise et ressources disponibles
Le point de la checklist : « L’établissement a-t-il un processus rodé pour notifier l’autorité de tutelle de tout événement indésirable grave lié à une IAS ? » (OUI/NON). La transparence n’est pas négociable.
Le point de la checklist : « Un plan de gestion de crise en cas d’épidémie d’IAS (ex: BMR, gale) est-il formalisé et testé ? » (OUI/NON). L’improvisation coûte cher en situation d’urgence.
Le point de la checklist : « Les préoccupations du personnel sur la sécurité des soins peuvent-elles être signalées de manière anonyme et sans crainte de représailles ? » (OUI/NON). C’est un marqueur indiscutable de culture de sécurité. La peur du blâme tue le signalement.
Le cœur du réacteur : la checklist opérationnelle des bonnes pratiques
Après avoir défini la stratégie, passons à la réalité du terrain. Voici les points de contrôle concrets, la partie la plus dense et pratique que chaque soignant doit maîtriser pour garantir la sécurité des soins.
Axe 5 : l’hygiène des mains, le geste qui sauve
Des solutions hydro-alcooliques (SHA) sont-elles disponibles et conformes à l’entrée de chaque chambre de patient ? (OUI/NON). L’accessibilité immédiate du produit est la condition sine qua non pour espérer une observance correcte.
Des audits sur l’observance de l’hygiène des mains sont-ils réalisés régulièrement et leurs résultats sont-ils affichés dans le service ? (OUI/NON). Vous ne pouvez pas améliorer ce que vous ne mesurez pas objectivement.
Le personnel est-il formé (et évalué) sur les 5 indications de l’hygiène des mains de l’OMS ? (OUI/NON). C’est la base absolue, le point de départ de toute prévention. Ignorer ces cinq moments clés revient à jouer à la roulette russe avec la santé des patients.
Axe 6 : précautions standard et complémentaires d’isolement
Le port de gants est-il systématique en cas de risque de contact avec des liquides biologiques ? (OUI/NON). Attention toutefois, l’usage abusif des gants sans indication précise augmente paradoxalement le risque de transmission croisée.
La signalétique pour les précautions complémentaires (Contact, Gouttelettes, Air) est-elle claire et positionnée à l’entrée de la chambre ? (OUI/NON). Une information visible permet à tout entrant d’adopter immédiatement les bons gestes barrières.
Le matériel dédié (stéthoscope, tensiomètre) est-il présent dans les chambres des patients en précautions « Contact » ? (OUI/NON). Cela évite la dissémination croisée. Partager du matériel non critique entre patients sans désinfection intermédiaire est une erreur fréquente qui coûte cher en termes d’infections.
Voici les éléments non négociables à vérifier :
- Hygiène des mains : réalisée au bon moment, avec la bonne technique.
- Port des équipements de protection individuelle (EPI) : adapté au risque (gants, surblouse, masque, lunettes).
- Gestion sécurisée des excreta et de l’environnement : nettoyage et désinfection des surfaces, gestion du linge et des déchets.
Axe 7 : sécurité de l’environnement de soins
Les protocoles de nettoyage et de désinfection des surfaces sont-ils écrits, connus et appliqués ? (OUI/NON). Un environnement souillé annule instantanément tous les efforts d’asepsie réalisés lors des soins techniques les plus pointus.
La gestion des déchets d’activités de soins à risques infectieux (DASRI) suit-elle la filière réglementaire ? (OUI/NON). Le tri à la source protège le personnel et la collectivité.
Un plan de gestion des matières dangereuses et des déchets est-il en place et évalué annuellement ? (OUI/NON). La sécurité environnementale est un aspect souvent sous-estimé de la prévention. Pourtant, une gestion défaillante expose l’établissement à des risques sanitaires majeurs et évitables.
Axe 8 : prévention des infections sur dispositifs invasifs
La pertinence de la pose et du maintien de chaque sonde urinaire est-elle réévaluée quotidiennement ? (OUI/NON). Le retrait précoce d’un dispositif invasif inutile reste la meilleure prévention contre l’infection urinaire nosocomiale.
L’asepsie cutanée lors de la pose et de la manipulation des CVC est-elle conforme aux recommandations ? (OUI/NON). Chaque manipulation est une porte d’entrée potentielle pour les bactéries directement dans la circulation sanguine.
Le patient est-il positionné en position semi-assise (30-45°) pour prévenir les pneumopathies acquises sous ventilation mécanique (PAVM) ? (OUI/NON). Cette mesure simple réduit drastiquement les micro-inhalations. Ne pas l’appliquer augmente inutilement la morbidité chez des patients déjà fragiles en réanimation.
Maîtriser l’antibiogouvernance : un volet à part entière de votre checklist
On ne peut pas parler d’IAS sans aborder la question des antibiotiques. Une bonne gestion de ces molécules est indissociable de la prévention. C’est un enjeu majeur face à la résistance bactérienne en milieu hospitalier.
L’antimicrobial stewardship (ams) : de quoi parle-t-on ?
L’Antimicrobial Stewardship (AMS), ou bon usage des antibiotiques, dépasse la simple restriction budgétaire. C’est une approche méthodique pour utiliser le bon antibiotique, à la bonne dose, pour la bonne durée. On vise la pertinence clinique absolue.
L’objectif poursuivi est double : améliorer concrètement les résultats pour le patient et réduire drastiquement le développement des résistances bactériennes. C’est une protection individuelle et collective.
Sachez qu’un programme AMS est désormais un standard international, comme le montre le consensus d’experts publié dans Clinical Microbiology and Infection. Votre checklist doit l’intégrer pour être crédible. L’ignorer vous expose à des risques sanitaires évitables.
Les 7 éléments fondamentaux d’un programme ams efficace
Un consensus mondial a défini les piliers de tout programme AMS, validés par des experts de six continents. Ces éléments sont universels et s’appliquent à votre structure, quel que soit le niveau de vos ressources actuelles.
Ces piliers peuvent être transformés en points de contrôle précis dans votre checklist pour évaluer la maturité de votre démarche. C’est un audit de structure indispensable.
Les 7 piliers de l’AMS à intégrer dans votre checklist :
- Leadership de la direction : Soutien financier et humain.
- Responsabilité et rôles : Un leader et une équipe AMS désignés.
- Expertise disponible : Accès à des infectiologues/hygiénistes.
- Éducation et formation : Formation continue des prescripteurs.
- Actions pour un usage responsable : Recommandations, réévaluation à 48/72h.
- Surveillance et suivi : Monitorage de la consommation et des résistances.
- Rapports et retour d’information : Communication des résultats aux prescripteurs.
Axe 9 : actions concrètes pour un usage responsable des antibiotiques
Vérifiez ce point de la checklist : « Des recommandations de traitement antibiotique, basées sur l’écologie locale, sont-elles disponibles et mises à jour annuellement ? » (OUI/NON). Sans données locales récentes, vous naviguez totalement à l’aveugle dans vos prescriptions.
Interrogez vos pratiques : « Une réévaluation de toute antibiothérapie à 48-72 heures est-elle systématiquement tracée dans le dossier patient ? » (OUI/NON). C’est le moment charnière pour adapter le tir ou arrêter les frais.
Demandez-vous : « L’établissement dispose-t-il d’une liste d’antibiotiques à usage restreint, nécessitant l’avis d’un référent ? » (OUI/NON). C’est une mesure forte pour préserver les molécules critiques. Sans ce verrou, vous exposez votre service à des impasses thérapeutiques futures.
Antibioprophylaxie chirurgicale : un cas d’école
L’antibioprophylaxie en chirurgie est un domaine où les dérives de protocoles sont malheureusement fréquentes. C’est un excellent point de départ pour un audit et un point de contrôle majeur pour sécuriser vos patients au bloc.
Contrôlez ce timing : « L’injection de l’antibiotique a-t-elle lieu dans les 60 minutes précédant l’incision chirurgicale ? » (OUI/NON). Une injection trop précoce ou trop tardive rate totalement sa cible prophylactique.
Enfin, validez ce critère : « La durée de l’antibioprophylaxie est-elle limitée à 24 heures post-opératoires (sauf cas exceptionnels documentés) ? » (OUI/NON). Prolonger le traitement inutilement augmente les risques sans aucun bénéfice. C’est une habitude tenace à changer.
Mesurer pour progresser : la surveillance et le reporting dans votre checklist
Cocher des cases, c’est bien. Savoir si ça change quelque chose, c’est mieux. Cette partie se concentre sur la mesure de l’impact de vos actions, un aspect fondamental pour justifier les efforts et ajuster le tir.
Axe 10 : surveillance épidémiologique des ias
L’établissement mène-t-il une surveillance active de l’incidence des IAS sur des sites prioritaires comme la réanimation ou la chirurgie ? Répondre par l’affirmative est non négociable pour la sécurité des patients. Sans cela, vous pilotez votre structure sans aucun tableau de bord.
Les définitions standardisées européennes (ECDC) sont-elles utilisées pour identifier les cas d’IAS ? La comparabilité de vos données en dépend directement. Ne réinventez pas la roue, alignez-vous sur les standards validés pour garantir la fiabilité de vos résultats.
Les données de surveillance des Bactéries Multi-Résistantes (BMR) sont-elles analysées pour détecter l’émergence de clusters ou d’épidémies ? Ce monitoring agit comme votre système d’alerte précoce. Ignorer ces signaux faibles, c’est inviter la crise sanitaire à votre porte sans préparation.
Comment se déroule une enquête en cas de suspicion d’ias ?
Tout part d’un signalement, souvent un cas groupé ou une bactérie inhabituelle détectée par le laboratoire. L’Équipe Opérationnelle d’Hygiène Hospitalière (EOHH) est alors immédiatement saisie. C’est le déclencheur qui transforme le doute en action structurée.
Les étapes clés s’enchaînent rapidement : confirmation biologique des cas, analyse minutieuse des dossiers médicaux et recherche des sources. On traque ici les modes de transmission potentiels pour comprendre l’origine du problème.
La réactivité est votre meilleure alliée pour déployer des mesures correctrices et stopper la propagation de l’infection. Savoir comment se déroule une enquête sur les infections nosocomiales est une compétence clé pour l’EOHH. Maîtriser ce processus sauve littéralement des vies.
Axe 11 : reporting et feedback aux équipes
Le comité AMS/CLIN produit-il des rapports réguliers, idéalement trimestriels, sur la consommation d’antibiotiques et les taux de résistance ? Cette régularité crée une routine de vigilance indispensable. Sans ces métriques, impossible d’évaluer la pertinence de vos stratégies actuelles.
Ces rapports sont-ils communiqués et expliqués aux chefs de service et aux prescripteurs concernés ? L’information doit circuler pour être utile aux équipes de terrain. Un rapport qui dort dans un tiroir est un échec managérial.
Des objectifs chiffrés d’amélioration, comme réduire de 10% la consommation de C3G, sont-ils fixés et suivis ? Fixer un cap précis mobilise les équipes médicales. On ne gère bien que ce que l’on mesure et cible.
Une donnée qui n’est pas partagée est une donnée inutile. Le reporting n’est pas une fin en soi, mais le début d’une conversation pour s’améliorer collectivement.
Utiliser les données pour mesurer la performance préventive
La collecte de données ne doit jamais être une fin en soi, elle doit mener à l’action concrète sur le terrain. Il faut impérativement passer de la simple surveillance à une logique d’amélioration continue des pratiques.
La comparaison des performances entre services, ou benchmarking interne, constitue un puissant levier de motivation pour les équipes soignantes. Cela crée une émulation saine qui tire la qualité des soins vers le haut.
En somme, la checklist IAS est un outil dynamique et vivant pour l’hôpital. Ses résultats doivent alimenter le plan d’action annuel et aider à mesurer la performance préventive de l’hôpital. C’est ainsi que l’on transforme la conformité administrative en sécurité réelle.
Adapter la checklist : créer un outil modulable pour vos services
Un modèle unique ne convient pas à tout le monde. La vraie force d’une checklist est sa capacité à s’adapter aux spécificités de chaque service. C’est ici que l’on passe d’un document générique à un véritable outil de pilotage de terrain.
Pourquoi une checklist unique ne suffit pas
Soyons honnêtes, le risque infectieux n’a rien à voir entre une réanimation, une chirurgie orthopédique ou un service de pédiatrie. Les germes diffèrent radicalement selon les unités. Les portes d’entrée bactériennes varient aussi.
Pourtant, une approche « taille unique » ignore ces réalités de terrain et risque de passer totalement à côté des vrais enjeux de chaque service. C’est une erreur stratégique.
L’objectif intelligent est de bâtir une checklist de base commune, reprenant les standards d’hygiène, et de l’enrichir avec des modules spécifiques à chaque type d’activité. C’est l’angle mort que beaucoup d’établissements ignorent encore aujourd’hui.
Module 1 : checklist spécifique pour la réanimation
Ici, la bataille quotidienne se joue contre les pneumopathies acquises sous ventilation (PAVM) et les redoutables bactériémies sur cathéter central (BACC). Ces infections tuent encore trop souvent.
Votre checklist doit poser la question qui fâche : « Le ‘bundle’ de prévention des PAVM est-il appliqué (position semi-assise, soins de bouche) ? » Une simple croix change tout.
Ajoutez ce point vital : « La pertinence de chaque dispositif invasif (sonde, cathéter, drain) est-elle discutée et tracée au staff quotidien ? » On appelle ça la culture du « de-escalation ». Retirer un tuyau inutile, c’est supprimer une autoroute à bactéries.
Module 2 : checklist pour le bloc opératoire et la chirurgie
Le risque majeur qui hante le chirurgien reste l’infection du site opératoire (ISO). Votre document doit donc suivre le patient à la trace. La checklist se concentre ici sur le parcours stérile.
Avant l’incision, vérifiez impérativement : « La préparation cutanée de l’opéré a-t-elle été réalisée selon le protocole ? » Si la réponse est non, on arrête tout.
Pendant l’acte, soyez intransigeant : « La discipline au bloc (circulation, tenue) est-elle respectée ? » Demandez aussi : « L’antibioprophylaxie respecte-t-elle le timing et la molécule recommandés ? » Ce sont ces détails techniques qui sauvent des vies post-opératoires.
Comment construire et déployer vos propres modules
Ne faites pas ça seul dans un bureau. C’est un travail de terrain à mener par l’EOHH en collaboration directe avec les équipes du service concerné. L’adhésion commence par l’écoute.
Inutile de réinventer la roue ou de partir de zéro. Appuyez-vous solidement sur les recommandations existantes des sociétés savantes pour chaque spécialité médicale.
Voici la marche à suivre concrète :
- Analyser les risques : Identifier les 2-3 IAS les plus fréquentes ou graves dans le service.
- Identifier les mesures préventives clés : Lister les 5 à 7 actions ayant le plus fort impact prouvé.
- Co-construire avec l’équipe : Impliquer les soignants pour garantir l’adhésion et le pragmatisme.
- Tester et ajuster : Déployer la checklist, recueillir les retours et l’améliorer.
Au-delà de la checklist : instaurer une véritable culture de sécurité
Une checklist, aussi parfaite soit-elle, n’est qu’un outil inerte. Le véritable objectif est de l’utiliser pour transformer les comportements en profondeur et ancrer durablement une culture de la sécurité au sein des équipes.
La checklist comme outil de communication, pas de flicage
Si vos équipes perçoivent ce document comme une arme de contrôle punitif, vous avez déjà perdu la bataille. Rien ne tue l’adhésion plus vite que la peur de la sanction ou du jugement hiérarchique.
Voyez plutôt cet outil comme un filet de sécurité personnel. C’est une aide-mémoire indispensable pour sécuriser ses propres gestes techniques, pas une liste de corvées imposées par une direction déconnectée.
Intégrez-la systématiquement lors des transmissions ou des staffs pour discuter collectivement des points de vigilance. Elle ne doit pas dormir dans un tiroir mais servir de prétexte à l’échange et à l’apprentissage mutuel des erreurs évitées.
L’importance des campagnes de sensibilisation internes
Lancer une checklist sans service après-vente est une erreur stratégique classique. Vous ne pouvez pas simplement la diffuser une fois par email et espérer que les habitudes changent par magie du jour au lendemain.
Soyez créatifs pour marquer les esprits : affichez des rappels visuels, organisez des journées dédiées à l’hygiène des mains ou proposez des quizz rapides. Variez les formats pour toucher tout le monde.
L’objectif de ces campagnes de sensibilisation est de maintenir une vigilance constante sans lasser les troupes. C’est aussi l’occasion idéale de célébrer les petites victoires et de montrer que les efforts collectifs paient réellement sur le terrain.
De la checklist à la préparation aux situations sanitaires exceptionnelles
Regardez plus loin que le quotidien. Une culture de l’hygiène et de la prévention bien ancrée constitue votre meilleur rempart face à l’imprévu. Quand les réflexes sont acquis, la structure résiste aux chocs.
Une équipe habituée à appliquer rigoureusement les précautions standard sera bien plus réactive si une pandémie ou l’émergence soudaine d’un pathogène frappe à la porte des urgences.
La checklist IAS n’est donc pas seulement un outil de gestion du quotidien. Considérez-la comme un entraînement permanent qui prépare l’hôpital aux défis sanitaires majeurs, garantissant une réponse coordonnée face aux catastrophes.
L’ias, un enjeu majeur de santé publique
Ne nous voilons pas la face sur l’ampleur du problème. Les IAS ne sont pas une fatalité statistique, mais bien une complication évitable dans de nombreux cas avec de la rigueur et de la méthode.
Chaque infection que vous évitez, c’est une vie potentiellement sauvée, des jours d’hospitalisation en moins et une pression financière allégée pour un système de santé déjà à bout de souffle.
La lutte contre les IAS est un enjeu majeur de santé publique. En appliquant votre checklist, vous apportez une contribution directe et concrète à cet effort collectif. C’est votre part du contrat social pour protéger la communauté.
La checklist IAS dépasse le simple cadre administratif pour devenir un levier stratégique de la sécurité des patients. En structurant la gouvernance, en intégrant l’antibiogouvernance et en adaptant les contrôles aux spécificités de chaque service, elle transforme les obligations réglementaires en une véritable culture de prévention durable au sein de l’hôpital.
FAQ
Pourquoi les indicateurs OMA ont-ils été remplacés par les IQSS dans le suivi des IAS ?
Les anciens indicateurs OMA (ICALIN, ICATB) se concentraient principalement sur les moyens et l’organisation structurelle de la lutte contre les infections. Bien qu’utiles initialement, ils ne reflétaient pas suffisamment la réalité clinique. Les nouveaux Indicateurs de Qualité et de Sécurité des Soins (IQSS), validés par la Haute Autorité de Santé (HAS), privilégient désormais l’évaluation des résultats et des processus de soins, comme la consommation réelle de solutions hydro-alcooliques (Icsha) ou la pertinence des prescriptions antibiotiques (ATBIR).
Cette transition marque un changement de paradigme nécessaire. Elle permet de mesurer l’impact concret des actions de prévention sur la sécurité du patient plutôt que de simplement valider la présence de procédures administratives.
Quel est le rôle du binôme CLIN/EOHH dans le déploiement de la checklist IAS ?
Le Comité de Lutte contre les Infections Nosocomiales (CLIN) agit comme l’instance stratégique qui définit la politique de prévention et les objectifs institutionnels de l’établissement. Il valide la checklist et s’assure que les ressources nécessaires sont allouées. L’Équipe Opérationnelle d’Hygiène Hospitalière (EOHH), quant à elle, assure le déploiement opérationnel sur le terrain.
L’EOHH est chargée de former les soignants à l’utilisation de l’outil, d’effectuer les audits de conformité et d’analyser les résultats. Une collaboration étroite et formalisée entre ces deux entités est indispensable pour transformer la checklist en un véritable levier d’amélioration des pratiques.
Quels sont les axes prioritaires à intégrer impérativement dans une checklist de prévention ?
Une checklist IAS complète doit s’articuler autour de plusieurs piliers fondamentaux. Le premier est l’hygiène des mains, incluant la disponibilité des produits et l’observance des gestes. Il est également crucial d’intégrer le respect des précautions standard et complémentaires (isolement septique), ainsi que la gestion sécurisée de l’environnement (nettoyage des surfaces, gestion des déchets DASRI).
En outre, la surveillance des dispositifs invasifs constitue un axe majeur. La checklist doit permettre de vérifier quotidiennement la pertinence du maintien des cathéters veineux, des sondes urinaires et des dispositifs de ventilation, qui sont les principales portes d’entrée des infections nosocomiales graves.
Comment intégrer le bon usage des antibiotiques (AMS) dans la checklist de sécurité ?
L’antibiogouvernance, ou Antimicrobial Stewardship (AMS), doit figurer comme un volet à part entière de votre outil de pilotage. La checklist doit vérifier l’application des protocoles d’antibioprophylaxie chirurgicale (timing et durée) ainsi que la réévaluation systématique des antibiothérapies curatives à 48-72 heures.
Elle permet également de s’assurer que les prescripteurs ont accès aux recommandations locales basées sur l’écologie bactérienne de l’établissement. Intégrer ces points de contrôle contribue directement à la lutte contre l’antibiorésistance et optimise la prise en charge thérapeutique des patients.
Est-il nécessaire d’adapter la checklist IAS selon les services (réanimation, chirurgie) ?
L’adoption d’un modèle unique pour tous les services est une erreur stratégique. Bien qu’un socle commun soit nécessaire (hygiène des mains, environnement), la nature des risques infectieux varie considérablement d’une unité à l’autre. La checklist doit donc être modulable pour répondre aux spécificités cliniques de chaque secteur.
Par exemple, un service de réanimation doit focaliser ses contrôles sur la prévention des pneumopathies sous ventilation mécanique et les infections sur cathéters centraux. À l’inverse, un service de chirurgie orthopédique doit prioriser la préparation cutanée de l’opéré et la prévention des infections du site opératoire (ISO) sur prothèses.



