L’essentiel à retenir : le microbiote constitue un bouclier immunitaire vital, mais l’environnement hospitalier menace cet équilibre par une forte pression antibiotique. Cette perturbation, ou dysbiose, transforme l’organisme en un terrain vulnérable aux bactéries multi-résistantes. Préserver cet écosystème s’avère donc déterminant pour endiguer les infections nosocomiales, qui affectent plus de 5 % des patients hospitalisés.
Le microbiote hospitalier constitue une flore invisible sur les surfaces de soins, susceptible de menacer la sécurité des patients fragilisés. Cet article analyse comment cet écosystème environnemental spécifique interagit avec l’hôte et impacte le risque infectieux au sein des services. Identifiez les mécanismes de cette colonisation pour adapter vos stratégies de prévention face aux résistances bactériennes.
- Au-delà de l’intestin : qu’est-ce qu’un microbiote ?
- L’hôpital, un environnement à risque pour le microbiote
- Conséquences et surveillance en milieu de soins
Au-delà de l’intestin : qu’est-ce qu’un microbiote ?
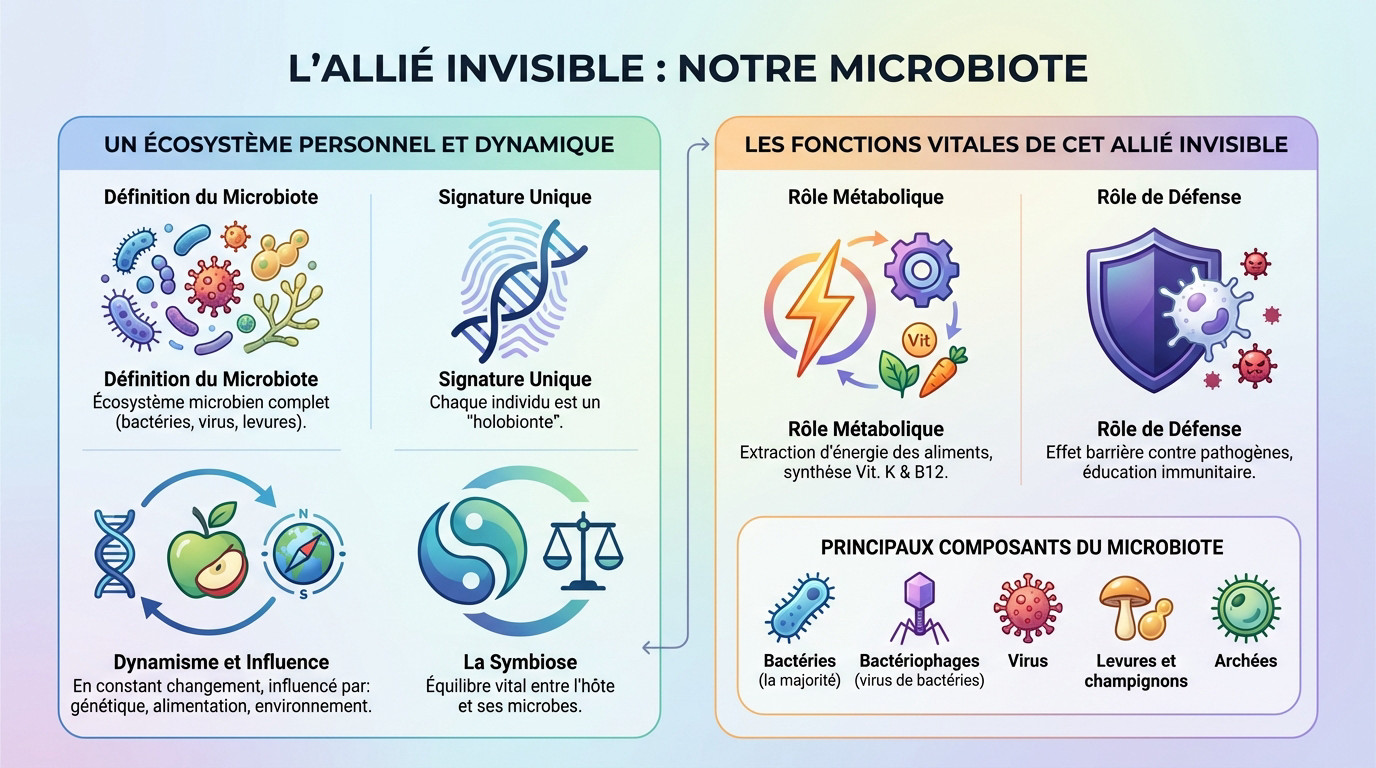
Un écosystème personnel et dynamique
Ne voyez pas le microbiote comme une simple collection de bactéries intestinales, mais comme un écosystème microbien complet incluant virus et levures. Cette signature biologique est unique à chaque individu, faisant de nous un véritable « holobionte ».
Cette communauté vivante change constamment. La génétique, votre alimentation et l’environnement dictent sa composition au quotidien. Tout repose sur la symbiose, cet équilibre vital et fragile entre l’hôte et ses microbes.
Les fonctions vitales de cet allié invisible
Son impact métabolique est direct et concret. Il extrait l’énergie des aliments que vous ne digérez pas seul. Il fabrique même des nutriments vitaux, comme les vitamines K et B12.
Sa mission défensive est tout aussi sérieuse pour l’organisme. Le microbiote assure un « effet barrière » physique, occupant l’espace pour empêcher les pathogènes de s’installer. Il éduque et module en permanence votre système immunitaire.
- Principaux composants du microbiote : Bactéries (la majorité)
- Bactériophages (virus de bactéries)
- Virus
- Levures et champignons
- Archées
L’hôpital, un environnement à risque pour le microbiote
La dysbiose, quand l’équilibre est rompu
La dysbiose signe une rupture nette de votre harmonie bactérienne interne. Ce désordre fonctionnel dépasse le simple inconfort digestif. Il est désormais corrélé, preuves à l’appui, à l’émergence de multiples pathologies chroniques.
L’hospitalisation agit souvent comme un catalyseur brutal de ce dérèglement. Le patient y subit des pressions médicamenteuses qui agressent sa flore native. Les traitements à large spectre dévastent, hélas, les bonnes bactéries protectrices. C’est là que l’impact des antibiotiques devient un risque tangible pour l’immunité future.
La signature microbienne de l’environnement hospitalier
L’hôpital possède son propre écosystème, invisible mais tenace. Les surfaces froides, l’air ambiant et les circuits d’eau abritent une flore résidente spécifique. Ces communautés microbiennes s’adaptent pour survivre dans ces niches artificielles.
Cette flore endurcie, souvent plus résistante, ne reste pas inerte. Elle colonise opportunément les patients fragilisés et le personnel, altérant leur microbiote originel. Cela forge un écosystème collectif, propre à chaque service de soins. Le risque infectieux s’en trouve décuplé.
| Caractéristique | Microbiote en équilibre (Symbiose) | Microbiote hospitalier (Dysbiose acquise) |
|---|---|---|
| Diversité | Élevée | Faible |
| Bactéries dominantes | Bénéfiques/Commensales | Pathogènes opportunistes, souvent résistants |
| Stabilité | Résilient | Fragile, sensible aux perturbations |
| Facteurs d’influence | Alimentation, mode de vie | Antibiotiques, antiseptiques, stress des soins |
Conséquences et surveillance en milieu de soins
Le lien direct avec les infections associées aux soins
Une dysbiose installée désarme littéralement le patient. Sans cette barrière, l’organisme devient une cible facile pour les types d’infections associées aux soins. Souvent, l’ennemi vient de l’intérieur : le malade s’infecte avec ses propres microbes devenus pathogènes.
Les chiffres font froid dans le dos. Selon l’Inserm, 5,71 % des patients hospitalisés ont contracté une infection nosocomiale en 2022. En réanimation, ce taux explose pour atteindre 23,2 %, transformant chaque séjour en une prise de risque majeure.
Un terreau pour la résistance bactérienne
L’hôpital agit malheureusement comme un incubateur involontaire pour les souches coriaces. Cette pression de sélection fait de l’établissement un accélérateur de la résistance bactérienne.
Ce milieu favorise l’émergence des Bactéries Multi-Résistantes (BMR) et des BHRe. Comprendre ces enjeux de la résistance bactérienne est vital pour freiner leur dissémination actuelle.
L’incidence des Bactéries Hautement Résistantes Émergentes (BHRe), résistantes à presque tous les antibiotiques, a doublé en France entre 2019 et 2022, un signal d’alarme pour tous les établissements de santé.
Le microbiote constitue un écosystème vital dont l’équilibre conditionne notre santé. En milieu hospitalier, cette symbiose affronte des défis majeurs, entre pression antibiotique et risque infectieux accru. Protéger ce partenaire invisible devient alors une priorité sanitaire. Une vigilance constante et des pratiques de soins adaptées sont indispensables pour préserver l’intégrité de chaque patient face à la menace de la dysbiose.
FAQ
Qu’est-ce que le microbiote et de quoi est-il composé ?
Le microbiote ne se résume pas à une simple collection de bactéries intestinales. Il s’agit d’un écosystème complexe et dynamique regroupant des milliards de micro-organismes, incluant des bactéries, des virus (notamment des bactériophages), des levures et des archées. Ces communautés colonisent différentes zones du corps, comme la peau, la bouche et l’intestin.
Chaque individu possède une signature microbienne unique, influencée par sa génétique, son alimentation et son environnement. Cet ensemble forme une symbiose vitale avec l’hôte, assurant des fonctions essentielles de digestion, de synthèse de vitamines et de protection immunitaire.
Qu’appelle-t-on précisément le « microbiote hospitalier » ?
Le microbiote hospitalier désigne l’ensemble des communautés microbiennes présentes dans l’environnement des établissements de soins. Il se trouve sur les surfaces, dans l’air, l’eau et sur les équipements médicaux. Contrairement à un environnement domestique, cet écosystème possède des caractéristiques spécifiques dues aux pratiques de soins.
Cette flore environnementale est souvent moins diversifiée mais constituée de micro-organismes plus résistants. Elle s’adapte aux pressions sélectives fortes imposées par l’usage intensif de désinfectants et d’antibiotiques, créant un réservoir potentiel de germes pour les patients et le personnel.
Pourquoi l’hospitalisation entraîne-t-elle souvent une dysbiose ?
L’hospitalisation expose le patient à de multiples facteurs perturbateurs qui rompent l’équilibre de son microbiote, provoquant une dysbiose. L’administration d’antibiotiques, bien que nécessaire, est la cause principale car elle élimine indistinctement les bactéries pathogènes et les bactéries bénéfiques.
D’autres facteurs s’ajoutent à cette agression chimique, tels que le stress physiologique lié à la maladie, les changements d’alimentation et les interventions chirurgicales. Cette fragilisation de l’écosystème interne réduit l’effet barrière naturel et rend le patient plus vulnérable aux colonisations par des agents pathogènes.
Quel est le lien entre le microbiote et les infections associées aux soins (IAS) ?
Il existe un lien direct entre l’état du microbiote et la survenue d’infections nosocomiales. Un microbiote sain et diversifié occupe l’espace et empêche les intrus de s’installer. Lorsque cet équilibre est rompu, les pathogènes opportunistes peuvent proliférer sans entrave.
Une grande partie de ces infections sont d’ailleurs endogènes : c’est le propre microbiote du patient, déséquilibré et devenu pathogène, qui est à l’origine de l’infection. La préservation de la flore commensale est donc une stratégie clé dans la prévention des infections.
Comment l’environnement hospitalier favorise-t-il la résistance bactérienne ?
L’hôpital agit comme un accélérateur de la résistance bactérienne par un mécanisme de sélection naturelle. L’utilisation fréquente d’antibiotiques élimine les bactéries sensibles, laissant survivre et se multiplier celles qui ont développé des mécanismes de défense.
Ces bactéries multi-résistantes (BMR) peuvent ensuite persister dans l’environnement hospitalier et se transmettre entre patients. Ce phénomène constitue un défi majeur de santé publique, nécessitant une surveillance constante et un usage raisonné des thérapies antibiotiques.



