L’essentiel à retenir : la mobilité des patients, locale ou internationale, constitue un vecteur majeur et sous-estimé de la propagation des infections et de la résistance aux antimicrobiens. Intégrer cette variable optimise la prévention au-delà des restrictions de voyage, car les déplacements expliquent plus de 85 % de la variance de transmissibilité pour certaines pathologies respiratoires.
L’impact de la mobilité transmission infections sur la sécurité sanitaire demeure une variable trop souvent négligée par les structures de soins actuelles. Ce dossier examine comment les flux de patients, du simple transfert inter-hospitalier au voyage international, agissent comme des accélérateurs silencieux de la propagation virale et bactérienne. Apprenez à maîtriser ces dynamiques grâce à des stratégies de surveillance ciblées pour renforcer durablement la protection de vos patients et de vos équipes.
- La mobilité du patient, un angle mort de la prévention
- Cartographie de la transmission : comment les déplacements disséminent les pathogènes
- Le cas des transports en commun : mythes et réalités du risque infectieux
- Au-delà du virus : la mobilité comme accélérateur de la résistance aux antimicrobiens
- Repenser la surveillance et la prévention à l’ère de la mobilité
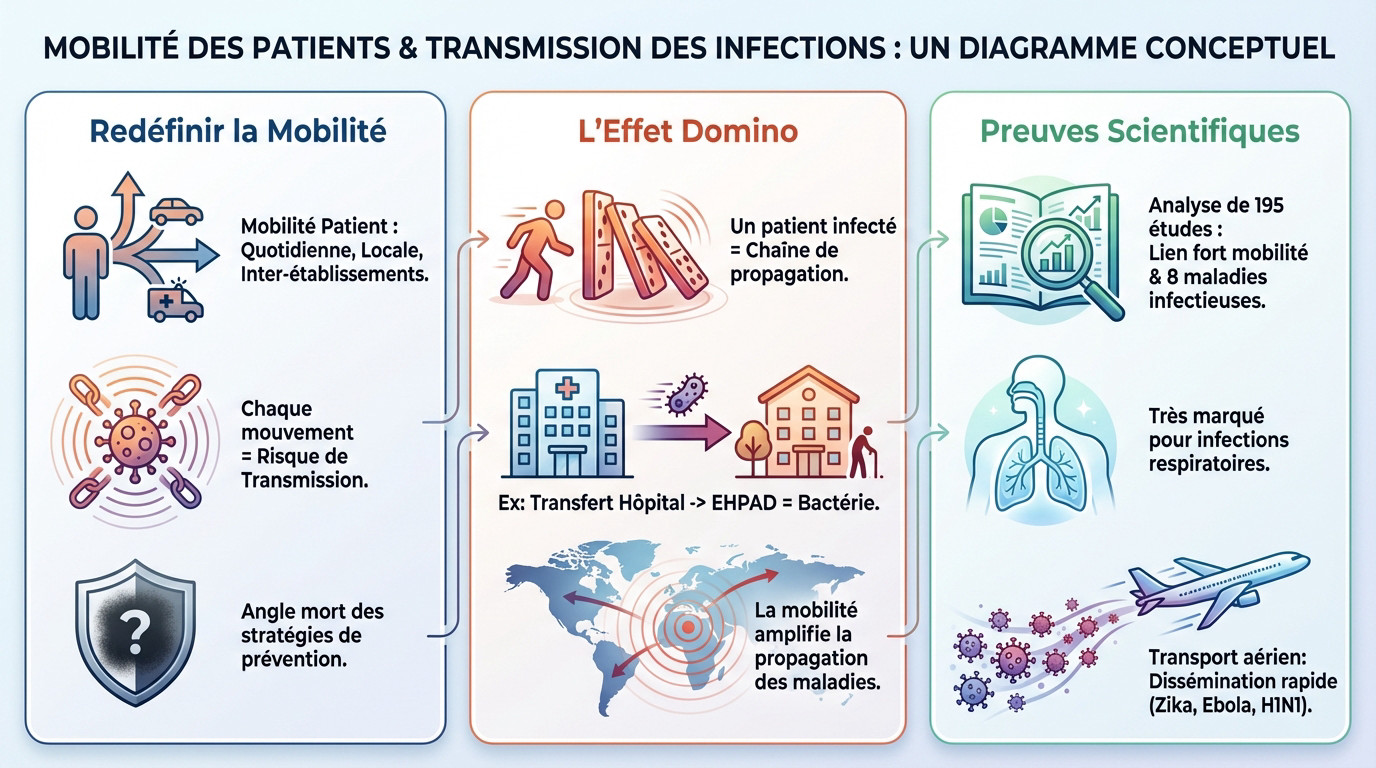
La mobilité du patient, un angle mort de la prévention
Plus qu’un simple voyage : redéfinir la mobilité en santé
Oubliez l’image stéréotypée du touriste traversant l’océan pour ramener un virus exotique. La réalité de la mobilité des patients englobe une sphère bien plus vaste. Elle inclut la totalité des déplacements : trajets quotidiens, mouvements locaux et transferts entre établissements de santé.
Chaque déplacement, aussi minime soit-il, agit comme un moteur actif de la transmission des infections. Ces mouvements augmentent drastiquement la probabilité de contacts et favorisent la propagation spatiale des agents pathogènes. Comme le confirment des études approfondies, cette dynamique mécanique est implacable. C’est un fait mathématique.
Pourtant, cet aspect constitue un véritable angle mort des stratégies de prévention traditionnelles. Nous regardons ailleurs.
L’effet domino : quand un déplacement local devient un problème
Imaginez un effet domino impossible à arrêter une fois lancé par le mouvement d’un seul patient infecté. Ce déplacement déclenche mécaniquement une chaîne de transmission souvent invisible. Le patient se transforme alors en un vecteur involontaire mais redoutable.
Prenons un cas concret : un patient transféré d’un hôpital vers un EHPAD. Ce simple trajet suffit pour propager une bactérie résistante.
La mobilité humaine, qu’elle soit locale ou mondiale, est un phénomène complexe qui peut amplifier la propagation des maladies et l’impact des événements de santé publique.
L’ampleur du phénomène : des preuves scientifiques solides
L’examen rigoureux de 195 articles scientifiques a confirmé une association forte entre la mobilité et la propagation pour huit maladies infectieuses distinctes. Ce lien est particulièrement marqué et inquiétant pour les infections respiratoires. Les données épidémiologiques valident cette corrélation directe.
Le transport aérien a également permis la dissémination fulgurante de virus comme le Zika, Ebola ou la grippe H1N1.
Cartographie de la transmission : comment les déplacements disséminent les pathogènes
Les experts sont formels : se déplacer ne se résume pas à une simple transition géographique. La mobilité joue en réalité trois rôles distincts et redoutables dans la chaîne de transmission infectieuse.
- La mobilité comme vecteur : C’est le déplacement physique d’une personne infectée d’un point A vers un point B, introduisant ainsi le pathogène dans une nouvelle zone jusqu’alors épargnée.
- La mobilité comme exposition : Cela correspond au fait de se déplacer pour fréquenter des lieux spécifiques où le risque de contamination est statistiquement plus élevé qu’au domicile.
- La mobilité comme lieu de contamination : L’acte même du déplacement, souvent dans un transport bondé, devient le moment précis où l’infection se produit par proximité.
Le cas des infections respiratoires : un modèle de propagation rapide
Pourquoi la grippe ou le COVID-19 flambent-ils dès que la population bouge ? La réponse tient à la promiscuité inévitable : la transmission aérienne profite directement de la proximité.
Regardez les données sur le COVID-19. Des études ont prouvé que la mobilité expliquait plus de 85 % de la variance de la transmissibilité du virus. Le lien est brutalement direct et mesurable, sans équivoque possible.
La densité humaine et la durée du contact durant les déplacements sont donc des facteurs déterminants pour la contagion.
Au-delà des postillons : le voyage des vecteurs et des surfaces
On oublie souvent que nous ne voyageons pas seuls. La mobilité ne transporte pas que des humains infectés, mais aussi des vecteurs vivants, comme les moustiques responsables du Zika ou de la dengue.
De plus, les surfaces contaminées, ou fomites, s’accumulent dans les lieux de passage comme les gares. C’est l’un des mécanismes des infections associées aux soins souvent négligé, transformant une simple poignée de porte en relais infectieux.
Le cas des transports en commun : mythes et réalités du risque infectieux
Transports publics : sont-ils vraiment des « super-propagateurs » ?
On perçoit souvent le métro comme une zone de contamination inévitable, un lieu où le risque serait maximal. Pourtant, la réalité scientifique est bien plus nuancée et rassurante.
Des études sérieuses, comme celles de ComCor ou VDV, réfutent ce ressenti. Le risque d’infection y reste faible si les protocoles sont respectés. Les clusters identifiés dans les trains sont d’ailleurs rarissimes, contredisant la peur ambiante.
Le danger n’est statistiquement pas supérieur à celui d’autres lieux clos recevant du public, comme les bureaux ou les commerces.
Les facteurs qui changent la donne : densité, durée et ventilation
L’infection n’est pas une fatalité, mais le résultat de variables précises. Tout dépend réellement de la densité des passagers, du temps passé et de la qualité de l’aération.
Il est instructif de comparer les lieux de transmission pour relativiser le danger, comme le révèlent les données de modélisation ci-dessous.
| Lieu d’activité | Pourcentage d’infections attribuées |
|---|---|
| Domicile | ~41% |
| Lieu de travail | ~30% |
| Milieu éducatif | ~20% |
| Transports / Commerces / Loisirs | ~9% |
Données basées sur des simulations multi-agents (Frontiers in Built Environment)
L’arsenal des mesures barrières : plus efficaces qu’on ne le pense
Nous sous-estimons souvent l’impact de nos comportements sur la sécurité collective. Le port du masque réduit drastiquement l’émission de particules, tandis qu’une hygiène des mains rigoureuse complète ce bouclier. Ces gestes simples brisent efficacement les chaînes de transmission.
À cela s’ajoute la ventilation mécanique qui dilue la charge virale. L’hygiène des mains reste la première arme contre les pathogènes de contact, sécurisant ainsi nos trajets quotidiens.
Au-delà du virus : la mobilité comme accélérateur de la résistance aux antimicrobiens
Mais la problématique de la mobilité et de la transmission des infections ne s’arrête pas aux virus. Elle alimente une autre crise sanitaire mondiale, plus silencieuse : la résistance aux antimicrobiens.
Quand les patients voyagent avec leurs bactéries résistantes (BMR)
La résistance aux antimicrobiens (RAM) représente une menace sanitaire majeure. Les voyageurs ne transportent pas uniquement des virus respiratoires. Ils véhiculent souvent, à leur insu, des bactéries multirésistantes (BMR) redoutables. C’est un passager clandestin invisible.
Prenons des cas concrets identifiés par les chercheurs. La dissémination mondiale des gènes de résistance NDM-1 ou mcr-1 est avérée. Ces souches voyagent via les déplacements internationaux.
L’hôpital, un carrefour à haut risque pour les BMR
La mobilité ne concerne pas que les frontières, mais aussi les transferts entre établissements. Déplacer un patient porteur de BMR crée un vecteur de contamination puissant. Le risque infectieux s’exporte.
Pour les équipes d’hygiène, c’est un véritable casse-tête logistique. La traçabilité du parcours devient vite complexe. Sans outils adaptés, le suivi échoue. Une surveillance des BMR en milieu hospitalier rigoureuse s’impose donc comme une priorité absolue.
Chaque transfert constitue un point de vigilance critique. Le contrôle des infections se joue ici.
La surveillance des BMR, un enjeu de traçabilité
Nous devons impérativement renforcer nos systèmes de surveillance actuels. Suivre les patients porteurs de BMR à travers leur parcours de soins est vital. L’information ne doit jamais se perdre.
- Dépistage systématique des patients à risque, surtout après des transferts ou voyages récents.
- Partage d’information sécurisé et immédiat entre les différents établissements de santé concernés.
- Mise en place de précautions contact strictes dès l’admission si nécessaire.
Repenser la surveillance et la prévention à l’ère de la mobilité
Face à ces défis multiples, de la propagation virale à la dissémination des BMR, nos anciennes méthodes de contrôle ne suffisent plus. Il est temps d’adapter nos stratégies à un monde en mouvement.
Les limites des frontières fermées
Fermer les frontières semble souvent être la seule réponse logique. C’est le réflexe immédiat des gouvernements face à une menace. Pourtant, cette approche montre vite ses faiblesses structurelles.
Regardons les faits historiques récents sans détours. Pour Ebola ou le H1N1, le verrouillage n’a pas stoppé le virus. Ces mesures retardent l’inévitable de quelques semaines tout au plus. Le pathogène finit toujours par passer.
Les restrictions de voyage sont souvent inefficaces pour stopper la propagation des infections et peuvent entraîner des coûts économiques, sociaux et psychologiques considérables.
L’avenir de la prévention : données, modélisation et anticipation
Nous disposons désormais d’une alternative moderne et puissante. Les « big data » de mobilité anonymisées alimentent nos stratégies actuelles. Ces données nourrissent des modèles épidémiologiques complexes. On a vu leur rôle central durant la COVID-19.
Ces outils permettent de simuler la propagation virale future. On teste ainsi l’impact de mesures ciblées avant d’agir. C’est bien plus chirurgical qu’une fermeture généralisée et aveugle.
Ces modèles deviennent de plus en plus précis. Des rapports sur la transmission confirment cette évolution technique.
Vers une coordination renforcée et une meilleure information
Une coordination internationale reste absolument nécessaire et urgente aujourd’hui. Le partage de données fluide doit devenir la norme mondiale. Cela crée des systèmes d’alerte précoce vraiment efficaces.
Le soignant joue aussi un rôle de premier plan ici. Il faut systématiquement interroger les patients sur leur parcours. L’historique de voyage récent est une donnée médicale vitale. Ne pas le demander est une erreur.
La gestion de la mobilité pour la prévention des infections nous concerne tous. C’est une responsabilité partagée, du politique au praticien.
La gestion du risque infectieux doit désormais intégrer pleinement la mobilité des patients. Qu’il s’agisse de virus respiratoires ou de bactéries multirésistantes, chaque déplacement constitue un vecteur potentiel de transmission. Délaissez les mesures restrictives isolées au profit d’une surveillance proactive et coordonnée. L’analyse rigoureuse des flux humains s’impose comme le nouveau pilier d’une prévention sanitaire.
FAQ
Pourquoi la mobilité est-elle considérée comme un facteur critique de transmission ?
La mobilité humaine agit comme un catalyseur majeur dans la propagation spatiale des agents infectieux. En se déplaçant, les individus introduisent des pathogènes dans des zones auparavant épargnées ou multiplient les contacts avec des populations susceptibles. Ce phénomène est particulièrement marqué pour les infections respiratoires, où le mouvement des personnes accélère la diffusion des virus à l’échelle locale et mondiale.
Quels types de déplacements sont concernés par ce risque infectieux ?
Le risque ne se limite pas aux voyages internationaux ou au tourisme de masse. Il englobe l’ensemble des mouvements : les trajets quotidiens en transports en commun, les déplacements interurbains et, de manière cruciale, les transferts de patients entre établissements de santé. Chaque déplacement, même sur une courte distance, constitue une opportunité pour le virus ou la bactérie de circuler et d’atteindre de nouveaux hôtes.
Quels sont les mécanismes de transmission activés par la mobilité ?
Les experts identifient trois mécanismes distincts par lesquels la mobilité favorise l’infection. Premièrement, le déplacement sert de vecteur lorsqu’une personne infectée transporte le pathogène d’un point A à un point B. Deuxièmement, la mobilité expose l’individu sain en l’amenant dans des lieux à forte prévalence. Enfin, le moyen de transport lui-même peut devenir le lieu de la contamination, en raison de la promiscuité et du partage de l’air ou des surfaces.
Quelles sont les voies de transmission privilégiées lors des voyages ?
La transmission aérienne et par gouttelettes est prédominante en raison de la proximité physique dans les véhicules ou les zones d’attente. Cependant, la transmission indirecte via les surfaces contaminées, appelées fomites, joue un rôle essentiel. Les rampes, poignées et sièges souillés par des sécrétions permettent aux virus de survivre et de contaminer les mains des voyageurs, qui portent ensuite le pathogène à leur visage.
Quels facteurs environnementaux favorisent l’infection durant les déplacements ?
La probabilité de transmission dépend fortement de la densité des occupants et de la durée du contact. Une ventilation inadéquate dans les espaces clos, comme les rames de métro ou les cabines d’avion, augmente la concentration d’aérosols infectieux. De plus, le manque d’hygiène des mains après avoir touché des surfaces communes dans ces environnements de passage constitue un facteur aggravant majeur.



