Ce qu’il faut retenir : La formation de biofilms sur les dispositifs implantables constitue la principale cause d’infections graves et résistantes. Une stratégie préventive globale, alliant antibioprophylaxie ciblée, asepsie chirurgicale stricte et maintenance rigoureuse, est impérative pour préserver la sécurité du patient. L’adhésion continue aux protocoles standardisés réduit significativement le risque critique d’ablation du matériel.
La maîtrise du risque infectieux constitue un défi permanent pour les équipes soignantes, car la moindre faille dans la prévention infections dispositifs implantables peut transformer une solution thérapeutique en danger vital pour le patient. Cette analyse expose les protocoles standardisés et les mesures techniques indispensables pour sécuriser rigoureusement chaque étape du parcours de soin, de la préparation cutanée à la surveillance post-opératoire. Identifiez dès maintenant les leviers d’action concrets qui permettent d’anticiper efficacement la formation de biofilms et de garantir la pérennité du matériel implanté.
- Le biofilm : l’ennemi invisible au cœur des infections
- Anticiper le risque : la prévention avant même l’implantation
- L’asepsie chirurgicale : le moment critique de la pose
- La vie du dispositif : prévention lors de l’utilisation et de l’entretien
- Une culture de la sécurité : politique générale et rôle du patient
Le biofilm : l’ennemi invisible au cœur des infections
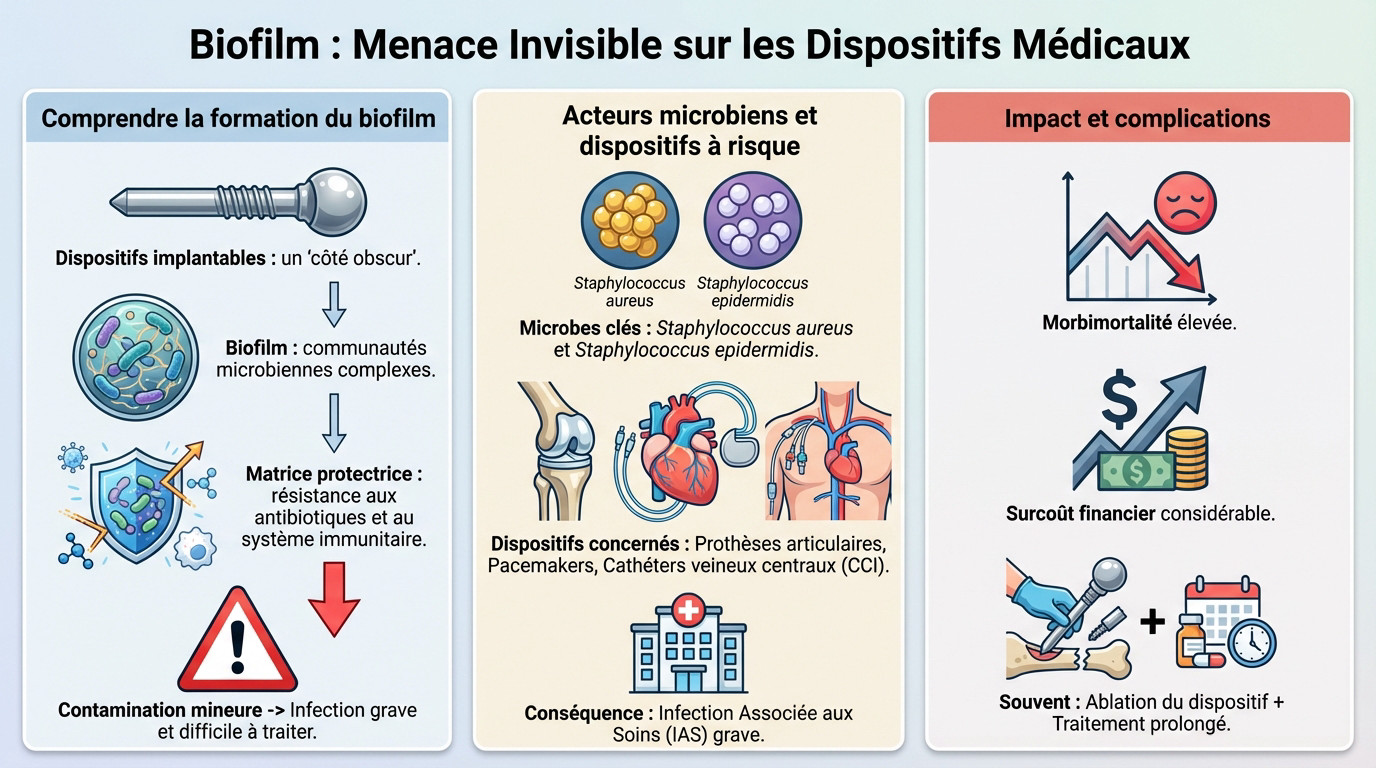
Comprendre le vrai coupable : la formation du biofilm
Les implants médicaux représentent un progrès indéniable, mais ils possèdent un côté obscur. Le danger réel ne réside pas dans le matériel, mais dans ce qui s’y développe : le biofilm.
Imaginez des bactéries s’organisant pour survivre. Ce sont des communautés microbiennes complexes qui adhèrent fermement à la surface. Cette matrice protectrice rend les germes incroyablement résistants aux antibiotiques et déjoue les attaques de votre système immunitaire.
C’est cette forteresse microscopique qui change la donne. Une simple contamination devient alors une infection tenace, grave et particulièrement difficile à traiter.
Les acteurs microbiens et les dispositifs les plus à risque
Qui sont les saboteurs ? Les coupables se trouvent souvent sur notre peau. Le Staphylococcus aureus et le Staphylococcus epidermidis dominent largement le tableau des agents pathogènes responsables de ces complications.
Aucun matériel n’est épargné, mais certains sont en première ligne. On pense aux prothèses articulaires, aux stimulateurs cardiaques, et surtout aux cathéters veineux centraux comme les chambres à cathéter implantables (CCI), qui sont au cœur des protocoles.
Ne nous voilons pas la face. C’est une forme sévère d’infection associée aux soins (IAS), constituant un enjeu de sécurité majeur pour chaque patient implanté.
L’impact concret : coûts et complications
L’addition est salée, tant sur le plan humain que financier. Ces infections entraînent une mortalité élevée et génèrent un surcoût financier considérable qui pèse lourdement sur l’équilibre de notre système de santé.
Le verdict médical tombe souvent comme un couperet. La seule issue efficace reste fréquemment l’ablation du dispositif, une procédure lourde s’ajoutant à un traitement antibiotique interminable.
Anticiper le risque : la prévention avant même l’implantation
Évaluer et préparer le patient : une étape non négociable
La première interrogation doit être sans appel : ce dispositif est-il réellement indispensable ? Puisque le risque zéro est une illusion, la réduction de l’indication constitue la barrière initiale la plus fiable.
Il faut ensuite cibler juste. Identifier les patients à haut risque devient une priorité absolue pour adapter la stratégie. On ne protège pas un organisme vulnérable avec des protocoles standards.
Une vigilance accrue s’impose immédiatement face aux facteurs suivants :
- Statut immunodéprimé du patient
- Nécessité d’une nutrition parentérale
- Antécédents d’infections
- Complexité de l’intervention (notamment lors d’un remplacement)
Le protocole d’antibioprophylaxie : une science de la précision
L’antibioprophylaxie systémique ne souffre aucune approximation. Son efficacité repose sur un respect scrupuleux du timing et du dosage avant l’incision. C’est à cet instant précis que se joue la bataille contre l’adhésion bactérienne.
Le choix de la molécule ne s’improvise pas davantage. Il doit s’aligner strictement sur les référentiels de la SF2H ou de la HAS pour éviter de générer des résistances tout en sécurisant le malade.
Les nouvelles frontières de la prévention matérielle
Le choix du matériel constitue une ligne de défense physique. Pour les accès veineux, le consensus désigne la CCI comme le dispositif présentant le moins de risque infectieux sur le long terme.
L’innovation technique renforce cet arsenal. Les enveloppes antibactériennes (type TYRX) pour les implants cardiaques ont démontré une réduction significative des infections chez les sujets fragiles, venant compléter efficacement les mesures d’asepsie traditionnelles.
L’asepsie chirurgicale : le moment critique de la pose
Une fois la phase préparatoire maîtrisée, le projecteur se tourne vers le bloc opératoire ou la salle d’intervention, où chaque geste compte.
La préparation cutanée : bien plus qu’un simple nettoyage
Oubliez la simple douche. Une préparation cutanée rigoureuse suit un protocole strict en plusieurs temps : détersion au savon antiseptique, rinçage minutieux, séchage stérile, puis application de l’antiseptique. C’est cette séquence précise qui verrouille la sécurité du patient contre les germes.
Le respect absolu du temps de séchage de l’antiseptique reste fondamental pour garantir son efficacité maximale. C’est un détail souvent négligé.
On privilégie souvent une solution alcoolique, comme la chlorhexidine à 2 %, conformément aux protocoles validés par les sociétés savantes. Ce choix n’est jamais anodin.
Les conditions de pose : une rigueur non négociable
La pose exige des conditions d’asepsie chirurgicale strictes au bloc. L’opérateur doit porter une tenue complète incluant masque, charlotte et blouse stérile. Rien ne doit contaminer le champ opératoire.
Avant d’enfiler les gants stériles, une hygiène des mains par friction hydro-alcoolique s’impose impérativement. C’est la base absolue de toute prévention des infections. On ne transige pas avec ce geste.
Le risque infectieux zéro n’existe pas, même avec les meilleures pratiques. C’est pourquoi la prévention n’est pas une option, c’est une obligation à chaque instant du parcours de soin.
La vie du dispositif : prévention lors de l’utilisation et de l’entretien
Manipulation des accès : les gestes qui sauvent
Manipuler une CCI n’est jamais anodin. Chaque connexion ou déconnexion ouvre littéralement une porte aux bactéries opportunistes. L’asepsie stricte n’est pas une option, c’est votre seule barrière de sécurité.
Vous pensez que le connecteur est propre ? Détrompez-vous. La désinfection active des valves avant chaque accès reste le rempart le plus souvent négligé par les équipes soignantes.
Pour éviter le pire, voici le standard non négociable :
- Hygiène des mains par friction hydro-alcoolique avant tout contact.
- Port de gants adaptés, stériles pour les manipulations proximales.
- Désinfection systématique des connecteurs avec un antiseptique alcoolique.
- Utilisation exclusive de matériel stérile à usage unique (aiguille de Huber).
Gestion des pansements et entretien du dispositif
Le pansement n’est pas qu’un cache-misère ; il verrouille le site d’insertion de l’aiguille de Huber. Sa réfection exige une rigueur absolue pour ne pas compromettre l’intégrité du dispositif.
| Type de pansement | Avantages | Inconvénients / Points de vigilance |
|---|---|---|
| Pansement adhésif stérile avec compresse | Très absorbant, idéal si suintement | Opaque (pas de surveillance visuelle du site), changement fréquent. |
| Pansement transparent semi-perméable | Permet la surveillance visuelle du point de ponction, protège de l’eau (douche) | Moins absorbant, risque de macération si mal posé. |
Entretien en période de repos : l’angle mort de la prévention
Une CCI au repos ne signifie pas qu’elle est hors de danger. L’absence de flux sanguin régulier menace la perméabilité du système, créant un terrain favorable aux complications silencieuses.
Le rinçage pulsé et le verrouillage périodique empêchent l’obstruction et la colonisation bactérienne. C’est la stratégie gagnante pour prévenir les infections liées aux cathéters sur le long terme.
Une culture de la sécurité : politique générale et rôle du patient
L’importance des protocoles et de la formation continue
L’hétérogénéité des pratiques constitue un facteur de risque majeur pour le patient. Pour sécuriser le parcours, l’application de protocoles clairs et harmonisés, issus d’un consensus d’experts, s’avère indispensable.
La médecine change vite, rendant les acquis obsolètes. Une formation continue des soignants rigoureuse est requise pour maîtriser les dernières recommandations de la SF2H et garantir une sécurité optimale.
La prévention efficace est un sport d’équipe. Elle exige une approche multidisciplinaire sans faille, impliquant chirurgiens, infirmiers, hygiénistes et même les patients.
Surveillance et traçabilité : ne rien laisser au hasard
On ne pilote pas à l’aveugle. Une surveillance des infections rigoureuse permet de quantifier les risques réels liés aux dispositifs invasifs et d’ajuster les stratégies préventives en conséquence.
Chaque étape compte. La traçabilité totale du matériel et des actes assure qu’en cas d’incident, on puisse remonter la chaîne des événements sans perdre une seconde.
Le patient, acteur clé de sa propre sécurité
Le patient ne doit pas subir son traitement. Il devient le premier maillon de la chaîne de vigilance une fois rentré chez lui.
C’est là que l’éducation thérapeutique entre en jeu. Comprendre son dispositif et repérer les anomalies sauve des vies.
- Guettez toute modification locale : rougeur, douleur, gonflement au niveau du site.
- Méfiez-vous de l’apparition soudaine de fièvre ou de frissons sans cause évidente.
- Gardez toujours votre carnet de surveillance du dispositif à portée de main.
- Sachez exactement qui contacter dès le moindre doute clinique.
La maîtrise du risque infectieux sur les dispositifs implantables exige une rigueur absolue face à la menace du biofilm. De la préparation chirurgicale à la surveillance quotidienne, chaque étape est décisive. Cette sécurité repose sur une alliance indissociable entre l’expertise des soignants, le respect des protocoles et la vigilance active du patient.
FAQ
Quels sont les piliers de la prévention des infections sur dispositifs implantables ?
La prévention efficace repose sur une stratégie globale en trois temps : la préparation préopératoire, la rigueur du geste chirurgical et le suivi post-implantation. Il est primordial d’évaluer le risque individuel du patient et de respecter scrupuleusement les protocoles d’asepsie lors de la pose. Par la suite, l’entretien hygiénique du dispositif et l’éducation du patient constituent les barrières essentielles contre la colonisation bactérienne.
Une chambre implantable (CCI) peut-elle s’infecter malgré les précautions ?
Malheureusement, le risque zéro n’existe pas en matière de dispositifs invasifs. Une chambre implantable peut s’infecter si des bactéries, notamment des staphylocoques, parviennent à adhérer au matériel et à former un biofilm protecteur. Cette complication peut survenir peu après la pose ou tardivement, souvent à la suite d’une manipulation des voies d’accès ou d’une dissémination bactérienne provenant d’un autre foyer infectieux.
Quelles sont les causes principales d’une infection de port-a-cath ?
L’infection est majoritairement causée par la migration de germes présents sur la peau du patient, tels que le Staphylococcus aureus ou le Staphylococcus epidermidis, vers le dispositif. La formation d’un biofilm sur le cathéter rend ces bactéries particulièrement résistantes. Les manipulations fréquentes sans respect strict des règles d’asepsie lors des connexions et déconnexions représentent également un facteur de risque majeur d’introduction de pathogènes.
Comment assurer la désinfection et l’entretien d’une chambre implantable ?
L’entretien d’une chambre implantable exige une asepsie rigoureuse à chaque manipulation. Avant tout accès, réalisez une friction hydro-alcoolique des mains et portez des gants adaptés. La désinfection des connecteurs (valves) avec un antiseptique alcoolique est impérative avant chaque branchement. De plus, effectuez un rinçage pulsé régulier pour éviter l’obstruction et la stagnation sanguine favorable au développement microbien.
Quelles sont les recommandations face à une suspicion d’infection de cathéter ?
Devant des signes locaux (rougeur, écoulement) ou généraux (fièvre, frissons), une évaluation médicale immédiate est nécessaire. Le protocole implique généralement la réalisation d’hémocultures pour identifier le germe responsable. Selon la gravité et le type de bactérie identifié, le traitement peut nécessiter une antibiothérapie systémique et, dans de nombreux cas, le retrait du dispositif infecté pour éradiquer le foyer bactérien.



