L’essentiel à retenir : une culture de sécurité durable ne se décrète pas mais se construit par l’engagement de la direction et l’intégration des facteurs humains. Cette transformation systémique, au-delà de la technique, garantit des soins plus sûrs en impliquant le patient comme partenaire. La feuille de route nationale 2023-2025 offre le cadre structurant indispensable pour guider cette démarche.
Pourquoi les événements indésirables graves continuent-ils de survenir dans nos établissements de santé, malgré la multiplication des normes et la bonne volonté évidente des équipes soignantes sur le terrain ? Ce dossier spécialisé détaille les étapes clés pour instaurer une culture sécurité patient durable, dépassant la simple gestion des risques pour ancrer profondément la vigilance dans l’ADN de votre structure. Vous découvrirez les mécanismes systémiques et les pratiques de leadership nécessaires pour transformer l’organisation en un environnement apprenant, garantissant ainsi une qualité de soin optimale et une sécurité constante pour chaque usager.
- Redéfinir la sécurité patient : au-delà de la simple absence d’erreur
- Le leadership : moteur indispensable d’une culture sécurité durable
- Structurer la démarche : la feuille de route nationale comme boussole
- Développer les compétences : l’humain au cœur du système
- Le patient et sa famille : des alliés, pas des spectateurs
- Ancrer la culture dans le temps : les mécanismes de la durabilité
Redéfinir la sécurité patient : au-delà de la simple absence d’erreur
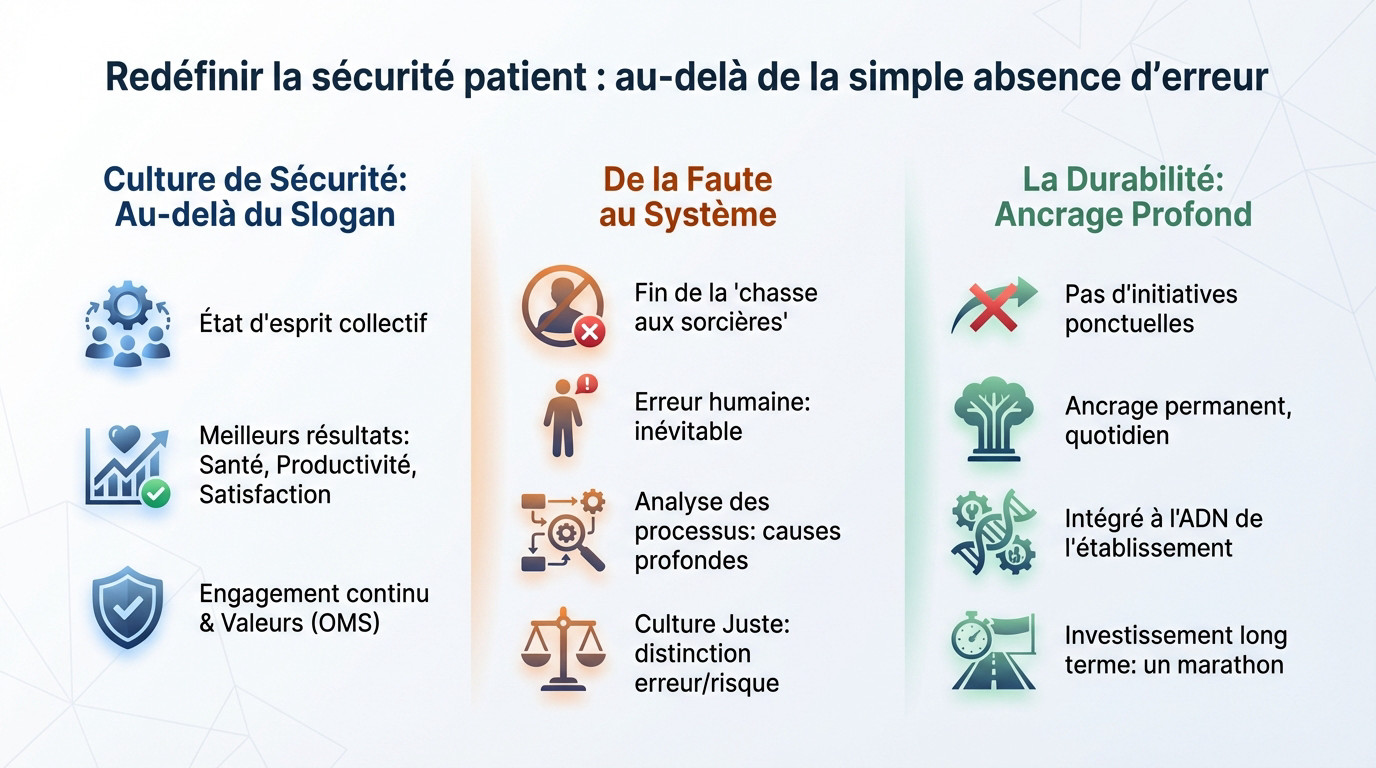
La culture de sécurité : bien plus qu’un slogan à la mode
Une culture sécurité patient durable n’est pas une nouvelle procédure administrative. C’est un état d’esprit collectif. Il s’agit d’une conviction partagée que la sécurité prime, de l’agent de service au chef de pôle.
Une culture de sécurité positive est directement liée à de meilleurs résultats de santé, une productivité accrue et une plus grande satisfaction du personnel soignant.
C’est un engagement de tous les instants, une remise en question permanente. Selon la définition de l’OMS, elle incarne un ensemble de valeurs et de comportements.
La fin de la chasse aux sorcières : l’approche systémique
Finissons-en avec la « culture de la faute ». L’erreur humaine est inévitable. Le problème n’est pas l’individu, mais le système qui a permis à l’erreur de se produire.
Voici l’approche systémique. On analyse les processus, l’organisation du travail, les équipements. L’objectif est d’identifier les « causes profondes » pour éviter que l’incident ne se répète.
Parlons de « culture juste ». Elle distingue l’erreur humaine acceptable du comportement à risque inacceptable, sans pour autant chercher un coupable à tout prix.
Pourquoi le mot « durable » change toute la donne
Beaucoup d’initiatives de sécurité échouent car elles sont ponctuelles. Une campagne d’affichage ou une formation isolée ne suffisent pas. La durabilité implique un ancrage profond et permanent dans les pratiques quotidiennes.
Une culture sécurité patient durable survit aux changements de personnel et de direction. Elle devient partie intégrante de l’ADN de l’établissement, aussi fondamentale que la ponctualité.
C’est un investissement sur le long terme. Il ne s’agit pas d’un sprint, mais d’un marathon qui transforme l’organisation en profondeur.
Le leadership : moteur indispensable d’une culture sécurité durable
Après avoir posé les bases conceptuelles, il est temps de s’attaquer au pilier sans lequel rien n’est possible : l’engagement de la direction.
L’engagement visible : quand la direction montre l’exemple
Le leadership en matière de sécurité ne se décrète pas, il se démontre. Les discours ne suffisent pas. Les dirigeants doivent être présents sur le terrain, poser des questions sur les risques et écouter les réponses sans juger.
Leur participation active aux comités de sécurité et aux analyses d’événements indésirables envoie un message puissant. Cela montre que la sécurité est une priorité stratégique, pas une simple ligne dans un rapport.
Il est donc vital de former les dirigeants hospitaliers à ces enjeux spécifiques pour qu’ils deviennent des champions de la cause.
Cascader la vision : du comité de direction au soignant de terrain
L’impulsion doit venir d’en haut, mais elle doit irriguer toute l’organisation. Chaque manager, chaque cadre de santé, a un rôle de relais. Ils traduisent la vision en objectifs concrets pour leurs équipes.
Cela passe par l’intégration systématique de la sécurité dans les réunions d’équipe. On y discute ouvertement des quasi-accidents et des suggestions d’amélioration. La parole doit être libérée.
C’est ainsi que la culture de sécurité devient une responsabilité partagée et non plus l’apanage d’un seul service qualité.
Allouer les moyens : la preuve concrète de l’engagement
Un leadership engagé est un leadership qui investit. Sans ressources dédiées, toute stratégie de sécurité est vouée à l’échec. Les belles paroles doivent être suivies d’actes budgétaires.
- Du temps protégé pour les équipes afin d’analyser les risques et de suivre des formations.
- Des budgets pour acquérir du matériel plus sûr ou des outils numériques de suivi.
- Des postes dédiés, comme des gestionnaires de risques, qui animent et coordonnent la démarche.
- L’accès à des expertises externes pour accompagner le changement.
Structurer la démarche : la feuille de route nationale comme boussole
Un leadership fort a besoin d’un cadre d’action clair. En France, ce cadre existe et il est particulièrement pertinent : la feuille de route nationale.
Un cap clair : les objectifs de la feuille de route 2023-2025
Pour ne pas naviguer à vue, la France s’est dotée d’un plan d’action concret. La Feuille de Route Nationale 2023-2025 pour la sécurité des patients et des résidents fixe des priorités claires. Son but est simple : réduire les événements indésirables évitables.
Elle s’articule autour de 26 actions précises. Ce document n’est pas un simple rapport de plus. C’est un véritable guide opérationnel indispensable pour tous les acteurs du soin, selon le Ministère de la Santé.
Les 5 axes stratégiques décortiqués
Pour être efficace, la feuille de route est structurée en cinq axes de travail complémentaires. Ils couvrent concrètement tous les aspects d’une culture de sécurité robuste et intégrée.
| Axe | Intitulé | Objectif principal |
|---|---|---|
| Axe 1 | Mieux associer les patients et les usagers | Faire du patient un partenaire actif de sa propre sécurité |
| Axe 2 | Renforcer la formation à la culture sécurité | Intégrer la sécurité dès la formation initiale et continue |
| Axe 3 | Mieux capitaliser le retour d’expérience | Apprendre de chaque incident pour éviter sa répétition |
| Axe 4 | Développer des actions de sécurité ciblées | Concentrer les efforts sur les risques les plus fréquents ou graves (ex: IAS, erreurs médicamenteuses) |
| Axe 5 | Mieux communiquer sur la sécurité des soins | Rendre la sécurité visible et transparente pour tous |
Zoom sur le retour d’expérience (rex) : apprendre de chaque événement
L’un des piliers de la feuille de route est la capitalisation du retour d’expérience (REX). Le but n’est pas de pointer du doigt, mais de comprendre. Chaque incident, même mineur, est une occasion d’apprendre et de renforcer le système.
Cela exige des systèmes de déclaration simples, non punitifs et confidentiels. Le modèle ASRS de l’aviation, qui recueille plus de 40 000 déclarations par an, est une source d’inspiration.
Une approche proactive de la prévention basée sur le REX est fondamentale. Elle permet d’anticiper les risques avant qu’ils ne causent des dommages.
Développer les compétences : l’humain au cœur du système
Avoir un cadre précis et un leadership, c’est bien. Mais la sécurité se joue au quotidien, au plus près du soin. Et pour cela, les compétences techniques ne suffisent plus.
Quand l’expertise technique ne suffit plus
On a longtemps cru qu’un bon soignant était avant tout un excellent technicien. C’est une vision totalement dépassée. Les accidents graves surviennent rarement à cause d’un manque de connaissances médicales pures.
Ils sont le plus souvent liés à des défaillances de communication, de travail en équipe ou de prise de décision sous pression. Des facteurs humains que l’on a trop longtemps ignorés.
Les compétences non techniques (cnt) : le chaînon manquant
Les compétences non techniques (CNT) sont le ciment qui lie les expertises individuelles. Elles sont la clé pour transformer un groupe de solistes en un orchestre performant.
Les compétences non techniques, comme la conscience de la situation ou le leadership, sont aussi décisives pour la sécurité du patient que la maîtrise d’un geste chirurgical.
Voici les piliers indispensables à maîtriser :
- La communication en boucle fermée.
- Le travail en équipe et l’entraide.
- gestion du stress et de la fatigue.
- La prise de décision collective.
- La conscience de la situation (savoir ce qui se passe autour de soi).
La simulation en santé : s’entraîner pour être prêt
Comme les pilotes d’avion, les soignants doivent pouvoir s’entraîner aux situations critiques dans un environnement sûr. La simulation en santé permet de répéter des scénarios à risque sans jamais mettre un patient en danger.
C’est l’outil parfait pour développer et évaluer les fameuses CNT en équipe. Le débriefing qui suit la séance est aussi important que la simulation elle-même.
Les outils numériques, comme la réalité virtuelle, offrent des possibilités de formation encore plus immersives et accessibles.
Le patient et sa famille : des alliés, pas des spectateurs
La sécurité a trop longtemps été pensée comme une affaire de professionnels, pour les professionnels. Il est temps de faire entrer dans la boucle le principal concerné : le patient.
De l’objet de soin au sujet acteur : le concept de co-conception
Le malade n’est plus un simple récepteur passif de soins techniques. Il est l’expert incontesté de son propre parcours et de ses symptômes. Sa perspective unique est précieuse pour identifier les failles invisibles du système.
Le partenariat patient et la co-conception consistent à intégrer les familles dans la conception même des protocoles de sécurité. C’est une rupture culturelle majeure, mais absolument indispensable. On ne décide plus pour eux, mais avec eux.
Comment impliquer concrètement les usagers ?
L’implication peut prendre de nombreuses formes concrètes sur le terrain. Cela va de la simple vérification de son identité avant un soin à la participation active et exigeante aux comités d’usagers.
On peut les inviter à participer aux revues de mortalité et de morbidité (RMM) pour analyser les erreurs. Faites-leur co-construire des documents d’information ou tester de nouveaux parcours. Leur regard neuf est un atout stratégique.
Une communication efficace et une transparence totale constituent la condition sine qua non de ce partenariat réussi.
L’impact mesurable : une meilleure expérience et des soins plus sûrs
Les bénéfices sont doubles et tangibles. D’une part, le patient se sent écouté et respecté, ce qui améliore son expérience globale. Il adhère mieux à son traitement et se sent bien plus en confiance face aux soins.
D’autre part, ils aident à détecter des risques que les soignants, habitués à leur environnement, ne voient plus. Ils sont une paire d’yeux supplémentaire pour sécuriser le parcours.
Les données de l’OCDE le confirment d’ailleurs : une meilleure expérience patient est statistiquement corrélée à de meilleurs résultats cliniques et une sécurité accrue.
Ancrer la culture dans le temps : les mécanismes de la durabilité
Bâtir une organisation apprenante, pas seulement réactive
Une organisation apprenante ne se contente pas de corriger les erreurs. Elle cherche activement à apprendre de ses expériences, bonnes ou mauvaises, pour s’améliorer en continu. C’est une démarche proactive indispensable.
Pour transformer l’essai, il faut activer des leviers précis :
- Elle analyse les succès pour comprendre pourquoi les choses se sont bien passées.
- Elle favorise le signalement volontaire des incidents sans conséquence, qui sont des mines d’information.
- Elle partage les leçons apprises à travers toute la structure pour que l’erreur d’une équipe serve à tous.
- Elle protège les déclarants et se concentre sur l’analyse des causes latentes, comme le recommande la recherche.
Intégrer la sécurité dans l’adn : du recrutement à l’évaluation
Pour qu’une culture soit durable, elle doit être inscrite dans les processus RH. Dès l’entretien d’embauche, on peut évaluer la sensibilité d’un candidat aux questions de sécurité. C’est un filtre nécessaire.
L’accueil des nouveaux arrivants doit inclure un volet sécurité solide. Les objectifs de sécurité doivent aussi faire partie des évaluations annuelles de performance de chaque collaborateur, y compris des managers. Cela ancre la responsabilité.
Mesurer ce qui compte vraiment : les indicateurs d’une culture saine
On ne peut améliorer que ce que l’on mesure. Mais il faut choisir les bons indicateurs. Le nombre d’incidents déclarés n’est pas forcément un mauvais signe.
Au contraire, une augmentation peut signifier que la confiance s’installe et que la parole se libère. Il faut donc privilégier des indicateurs de culture, comme le taux de participation aux formations ou les résultats d’enquêtes de sécurité.
Savoir mesurer la performance préventive est la clé pour piloter la démarche et démontrer ses progrès dans la durée.
L’instauration d’une culture de sécurité durable dépasse la simple application de procédures. Elle exige une transformation systémique impliquant activement la direction, les soignants et les patients. En valorisant l’apprentissage continu et la transparence, les établissements de santé garantissent la fiabilité des soins et protègent efficacement chaque parcours de vie.
FAQ
Quels sont les piliers fondamentaux d’une culture de sécurité durable ?
L’instauration d’une culture de sécurité pérenne repose sur une approche systémique globale. Elle s’articule autour de l’engagement visible du leadership, de l’implication des patients dans leur propre sécurité et du développement continu des compétences des professionnels. Cette démarche nécessite également la mise en place d’un système d’apprentissage organisationnel pour tirer les leçons de chaque événement.
Quelles sont les cinq dimensions de la culture de sécurité ?
La culture de sécurité se décline en cinq facettes interdépendantes. Elle comprend une culture de l’information, du signalement et de l’apprentissage, permettant de collecter et d’analyser les données de sécurité. Elle intègre impérativement une culture juste, qui traite les erreurs avec équité, et une culture de la souplesse, assurant l’adaptabilité de l’organisation face aux changements.
Qu’est-ce que la « culture juste » dans les soins de santé ?
La culture juste instaure un climat de confiance où les professionnels peuvent signaler des erreurs sans crainte de sanctions injustifiées. Elle distingue clairement l’erreur humaine involontaire, qui est une opportunité d’apprentissage pour le système, du comportement à risque inacceptable. Ce modèle favorise la transparence et l’amélioration continue des pratiques.
Pourquoi les compétences non techniques sont-elles essentielles à la sécurité ?
Les compétences non techniques, telles que la communication, le travail d’équipe et la gestion du stress, sont le complément indispensable de l’expertise médicale. Les analyses d’incidents montrent que les défaillances proviennent souvent de facteurs humains et non d’un manque de savoir technique. Renforcer ces compétences permet de fiabiliser les prises en charge complexes.
Quel rôle joue le leadership dans la sécurité des patients ?
La direction joue un rôle moteur en définissant la sécurité comme une priorité stratégique absolue. Les leaders doivent allouer les ressources nécessaires, être présents sur le terrain et écouter les équipes sans jugement. Leur engagement visible légitime la démarche et encourage l’ensemble du personnel à adopter des comportements sécuritaires au quotidien.



