L’essentiel à retenir : La prolifération des bactéries multirésistantes et de nouveaux pathogènes comme Candida auris constitue l’urgence hospitalière de 2025. Face à cette menace amplifiée par le climat, l’adoption de l’approche « Une seule santé » et de diagnostics génomiques devient vitale. Cette stratégie globale doit impérativement sécuriser les patients fragiles contre des infections devenues réfractaires aux traitements conventionnels.
Comment garantir la sécurité des patients alors que l’arsenal thérapeutique actuel peine à contenir des infections de plus en plus tenaces et imprévisibles ? Ce dossier examine les menaces pathogènes émergents 2025, des bactéries multirésistantes aux virus favorisés par le climat, qui imposent une vigilance accrue dans nos structures hospitalières. Appréhendez ici les mécanismes par lesquels les progrès médicaux et la mondialisation redessinent le risque infectieux, et identifiez les stratégies de surveillance indispensables pour protéger les populations vulnérables face à ces défis sanitaires inédits.
- Les nouveaux visages de la menace : bactéries, virus et champignons en 2025
- Les facteurs accélérateurs : un cocktail à haut risque
- Nouveaux profils de patients : des vulnérabilités inédites
- Riposte 2025 : surveillance et innovation en première ligne
Les nouveaux visages de la menace : bactéries, virus et champignons en 2025
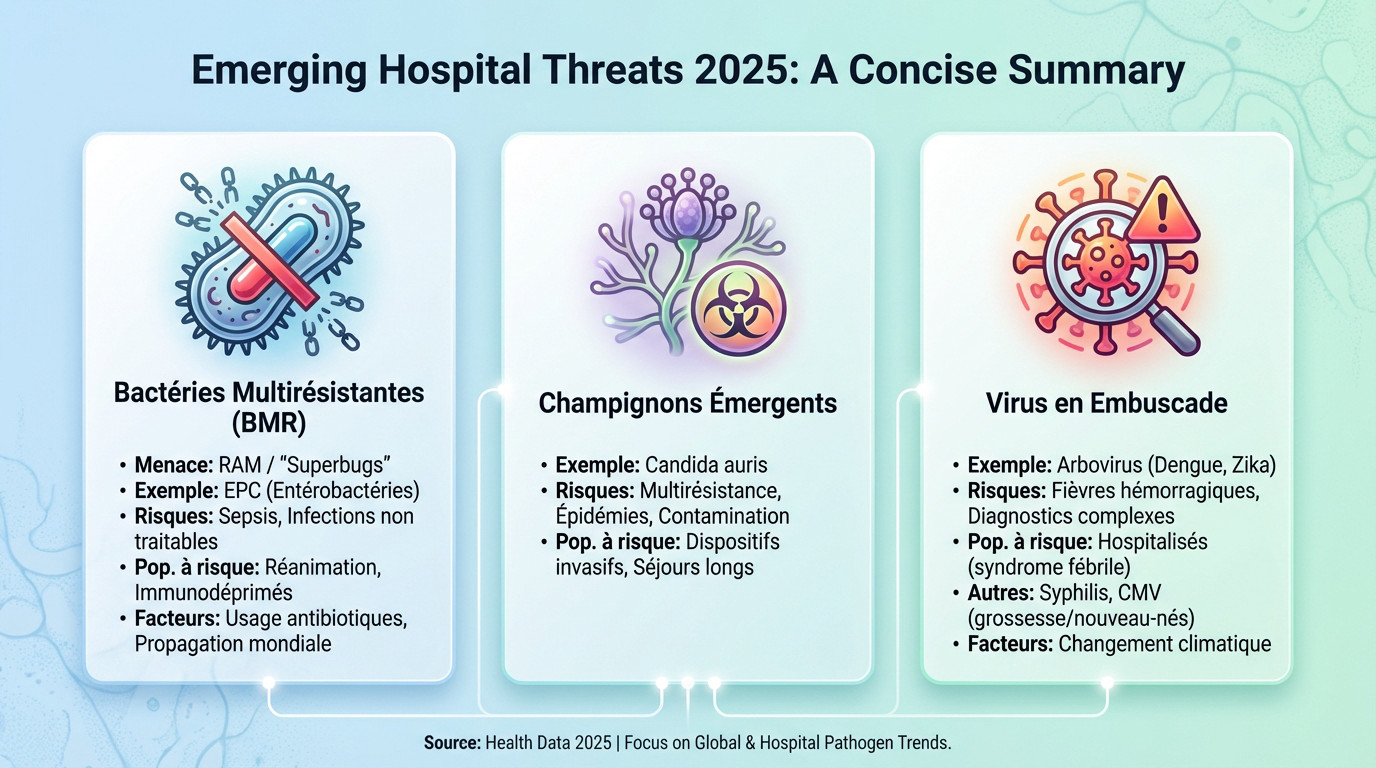
La menace silencieuse des « superbugs » hospitaliers
La résistance aux antimicrobiens (RAM) reste l’urgence majeure de 2025. Les « superbugs », comme les bacilles à Gram négatif en réanimation, résistent désormais aux antibiotiques de dernier recours.
Cette résistance bactérienne en milieu hospitalier transforme des infections banales en dangers mortels. Leur émergence dans les pays du Sud préfigure souvent une dissémination mondiale inévitable.
L’usage massif d’antibiotiques à large spectre accentue cette sélection, rendant la gestion des infections nosocomiales de plus en plus complexe pour les équipes soignantes.
Au-delà des bactéries : virus et champignons en embuscade
La menace s’étend aux pathogènes fongiques émergents. Candida auris, par sa multirésistance et sa persistance environnementale, devient un véritable cauchemar.
Côté viral, la surveillance des arbovirus (Dengue, Zika) s’intensifie. Le changement climatique amplifie leur propagation, compliquant sérieusement les diagnostics différentiels face aux fièvres inexpliquées.
Enfin, la résurgence de la syphilis et l’impact du CMV chez les femmes enceintes exigent une vigilance renouvelée pour prévenir les complications graves chez les nouveau-nés.
| Type de pathogène | Exemple clé | Principal risque hospitalier | Population la plus à risque |
|---|---|---|---|
| Bactérie multirésistante | Entérobactérie productrice de carbapénémases (EPC) | Sepsis et infections de site opératoire non traitables | Patients en réanimation, immunodéprimés |
| Champignon émergent | Candida auris | Épidémies difficiles à contrôler, contamination de l’environnement | Patients porteurs de dispositifs invasifs, séjours longs |
| Virus ré-émergent | Arbovirus (ex: Dengue) | Fièvres hémorragiques, diagnostics différentiels complexes | Toute personne hospitalisée avec syndrome fébrile |
Les facteurs accélérateurs : un cocktail à haut risque
Quand le climat et la mondialisation s’invitent à l’hôpital
Le réchauffement n’est plus une abstraction lointaine, c’est un moteur infectieux immédiat. La hausse du thermomètre élargit le territoire des moustiques, apportant les arbovirus aux portes de nos cliniques.
Nos infrastructures souffrent sous les vagues de chaleur répétées. Ces étuves involontaires dopent la prolifération de bactéries opportunistes comme Legionella, cachées dans des systèmes de refroidissement sous pression.
La mondialisation agit comme un catalyseur redoutable pour la dissémination microbienne. Un « superbug » repéré à Tokyo peut atterrir à Paris en moins de douze heures, plaçant nos hôpitaux en première ligne face à l’inconnu.
La médecine moderne, une arme à double tranchant
Nos prouesses techniques génèrent, ironiquement, de nouvelles failles de sécurité. Si les thérapies immunosuppressives et les greffes repoussent la mort, elles laissent les patients tragiquement exposés à la moindre agression bactérienne.
L’omniprésence des dispositifs invasifs, des cathéters aux ventilateurs, ouvre littéralement des portes aux germes. Cette technicité accrue augmente mécaniquement le risque d’infections associées aux soins (IAS), frappant durement des organismes déjà affaiblis par la maladie.
Chaque avancée clinique impose une révision drastique de nos protocoles de prévention. Ignorer cette nécessité reviendrait à perdre d’une main ce que la technologie médicale nous offre de l’autre.
Les progrès de la médecine, en créant de nouvelles populations de patients fragiles, nous obligent à repenser constamment notre approche du risque infectieux. Chaque patient sauvé est une nouvelle bataille à mener contre les pathogènes.
Nouveaux profils de patients : des vulnérabilités inédites
Ces menaces infectieuses ne frappent pas au hasard ; elles ciblent désormais des profils d’une vulnérabilité inédite.
L’immunité aux extrêmes de la vie : nouveau-nés et personnes âgées
Chez nos aînés, l’immunosénescence dépasse la simple fatigue. Ce vieillissement mécanique du système immunitaire ouvre la porte aux infections comme la grippe ou le VRS, tout en limitant l’efficacité des vaccins.
L’« inflammaging », cette inflammation chronique de bas grade, brouille les pistes. Le risque majeur réside dans des symptômes atypiques qui retardent souvent une prise en charge pourtant urgente.
À l’opposé, les prématurés préoccupent les services de pointe. Leur système immunitaire immature (orienté Th2) les expose aux BMR en néonatologie. L’augmentation de la prématurité en France amplifie directement ce risque statistique.
Les populations à risque spécifiques au cœur de l’hôpital
Une cohorte croissante de patients immunodéprimés (cancers, greffes) émerge à l’hôpital. Pour ces profils fragiles, un pathogène considéré comme banal peut rapidement devenir une condamnation fatale.
Les femmes enceintes affrontent aussi ce tableau complexe. La résurgence de virus comme le Zika ou le CMV fait peser une menace dramatique sur la santé du fœtus.
- Les nouveau-nés prématurés, en raison de leur immaturité et de l’exposition aux dispositifs invasifs.
- Les personnes très âgées, fragilisées par l’immunosénescence et des symptômes souvent trompeurs.
- Les patients immunodéprimés par des traitements lourds, cibles privilégiées des infections opportunistes.
- Les femmes enceintes, face à la résurgence de pathogènes dangereux pour le fœtus.
Riposte 2025 : surveillance et innovation en première ligne
Anticiper pour mieux régner : les nouvelles stratégies de surveillance
L’approche « Une seule santé » (One Health) s’impose désormais comme la nouvelle doctrine sanitaire indiscutable. Elle fusionne santé humaine, animale et environnementale pour assurer une surveillance globale des risques. La France concrétise cette ambition avec l’initiative EMERGEN 2.0, lancée en 2025 pour muscler la génomique des pathogènes émergents.
L’Europe emboîte le pas via l’HERA. Son plan de travail 2025 place la menace RAM et les pathogènes pandémiques en priorité absolue. C’est une réponse coordonnée nécessaire face aux risques transfrontaliers croissants.
Enfin, la surveillance des BMR en temps réel dans les hôpitaux reste le rempart ultime. Elle permet d’adapter les protocoles et de casser les chaînes de transmission avant qu’une épidémie ne flambe réellement.
L’arsenal thérapeutique et diagnostique de demain
Les outils diagnostiques changent la donne sur le terrain. Le séquençage de nouvelle génération (NGS) identifie désormais rapidement un pathogène inconnu lors d’un sepsis, complétant la précision de la spectrométrie de masse (MALDI-TOF).
« L’objectif de la mission 100 jours de la CEPI n’est pas seulement un chiffre, c’est un changement de paradigme : passer d’une réaction à une anticipation systématique face à la prochaine ‘Maladie X’. »
- Les pistes thérapeutiques prometteuses pour 2025 :
- Les nouveaux antibiotiques, issus de pipelines de recherche enfin relancés.
- La phagothérapie, ou l’utilisation de virus bactériophages pour cibler spécifiquement les bactéries résistantes.
- Les stratégies anti-virulence, qui visent à désarmer les pathogènes plutôt qu’à les tuer, limitant ainsi le développement de résistances.
Face à la convergence des risques bactériens, viraux et fongiques, l’hôpital de 2025 doit impérativement adapter sa riposte. La protection des patients vulnérables exige une surveillance accrue et une innovation thérapeutique constante. Seule une approche proactive permettra de contrer ces menaces émergentes et de garantir la sécurité des soins pour tous.
FAQ
Quels virus émergents menacent les structures hospitalières en 2025 ?
Les menaces virales pour 2025 ne se limitent pas à un agent unique, mais concernent une diversité de virus dont la dynamique évolue. La surveillance se concentre prioritairement sur les arbovirus, tels que la Dengue, le Zika ou le Chikungunya, dont l’aire de répartition géographique s’étend sous l’effet du changement climatique. Ces virus complexifient les diagnostics différentiels aux urgences et nécessitent une vigilance accrue.
Par ailleurs, la ré-émergence de virus connus, comme le cytomégalovirus (CMV) ou les virus respiratoires saisonniers, reste une préoccupation majeure. Ils représentent un danger amplifié pour les populations fragilisées, notamment les nouveau-nés et les personnes âgées souffrant d’immunosénescence, pouvant entraîner des complications sévères en milieu hospitalier.
Quelles sont les principales menaces bactériennes attendues pour 2025 ?
L’épidémie la plus redoutée n’est pas l’apparition soudaine d’une nouvelle bactérie, mais l’évolution critique de souches existantes vers la multirésistance. Les « superbugs », ou bactéries multirésistantes (BMR), constituent le défi central de 2025, rendant inefficaces les antibiotiques standards et parfois même ceux de dernier recours.
Les bacilles à Gram négatif, en particulier les entérobactéries productrices de carbapénémases (EPC), inquiètent spécifiquement les services de réanimation et de soins intensifs. Cette résistance aux antimicrobiens (RAM) transforme des infections nosocomiales autrefois gérables en impasses thérapeutiques, augmentant significativement le risque de mortalité chez les patients hospitalisés.
Au-delà des virus, quels nouveaux pathogènes circulent actuellement ?
Si l’attention médiatique se porte souvent sur les virus, un pathogène fongique émergent préoccupe particulièrement les experts en hygiène hospitalière : Candida auris. Ce champignon se distingue par sa résistance fréquente à plusieurs classes d’antifongiques et sa capacité exceptionnelle à persister durablement sur les surfaces et le matériel médical.
Il représente un risque sérieux pour les patients porteurs de dispositifs invasifs (cathéters, sondes) ou immunodéprimés. Sa détection nécessite des outils de diagnostic moléculaire spécifiques, car il est souvent mal identifié par les méthodes standards, ce qui facilite sa propagation silencieuse et rapide au sein des établissements de soins.
Quels défis majeurs de santé publique impacteront l’hôpital en 2025 ?
Le premier défi réside dans la convergence entre le changement climatique et la mondialisation, qui accélère la dissémination des pathogènes à l’échelle planétaire. Les hôpitaux doivent adapter leurs infrastructures et leurs protocoles face à l’arrivée de maladies vectorielles importées ou à des vagues de chaleur favorisant la prolifération de bactéries opportunistes dans les réseaux d’eau.
Le second défi est démographique et médical : le vieillissement de la population et les succès de la médecine moderne créent des cohortes de patients très vulnérables. La santé publique doit donc renforcer la surveillance globale via l’approche « One Health » et soutenir l’innovation thérapeutique, comme la phagothérapie, pour protéger ces profils fragiles face à l’antibiorésistance.



